PRESENTACIÓN DE CASOS
Correlación clínica e histopatológica en dermatosis considerada la gran simuladora: a propósito de un caso
Clinical and histopathological correlation in a dermatosis considered the great imitator: a case study
Regla Katileidy Zamora Leonard 1*
![]() , Arlis Velázquez Sánchez 1
, Arlis Velázquez Sánchez 1![]() , Yenisey
Román Manrique 1
, Yenisey
Román Manrique 1![]() , Diana
Maité Hernández Fernández 1
, Diana
Maité Hernández Fernández 1![]()
1 Hospital Provincial Clínico-Quirúrgico-Docente “Faustino Pérez”. Matanzas, Cuba.
*Autor para la correspondencia: katy940906@gmail.com
Recibido: 18/09/2025
Aceptado: 30/12/2025
Cómo citar este artículo: Zamora-Leonard RK, Velázquez-Sánchez A, Román-Manrique Y, Hernández-Fernández DM. Correlación clínica e histopatológica en dermatosis considerada la gran simuladora: a propósito de un caso. MedEst. [Internet]. 2026 [citado acceso fecha]; 6:e459. Disponible en: https://revmedest.sld.cu/index.php/medest/article/view/459
RESUMEN
Introducción: la sífilis, considerada de transmisión sexual, es causada por la bacteria Treponema Pallidum. Su incidencia ha decrecido de forma significativa, sin embargo, ¨la gran simuladora¨ permanece y es preciso mantener la sospecha diagnóstica ya que además de las formas clínicas habituales, pueden aparecer manifestaciones infrecuentes o que simulen otra enfermedad, que dificulten la detección oportuna, según la etapa evolutiva en que se encuentre la misma.
Objetivo: determinar la correlación de los estudios histológicos con la sospecha clínica de la enfermedad.
Presentación del caso: aunque el estudio histopatológico no está señalado como criterio para definir el caso índice y por consecuencia el diagnóstico de la entidad, en ocasiones, la morfología diversa de las lesiones determina que se contemple el uso de la biopsia cutánea, para descartar otras afecciones. Se presenta un paciente masculino, de 54 años, con manifestaciones generales y cutáneas de varias semanas de evolución. Se Indicaron complementarios para el diagnóstico e iniciar conducta a seguir. Además, se realizó biopsia de piel para evaluar otras posibilidades diagnósticas. El resultado histológico corroboró la sospecha clínica de Sífilis y quedó demostrada la importancia de la histología en las afecciones dermatológicas.
Conclusiones: las manifestaciones clínicas de la sífilis son un reto y su reconocimiento es crucial. Aunque la histología no se considera un criterio de laboratorio para el diagnóstico, la sospecha clínica y la biopsia cutánea con resultados característicos de esta infección fueron elementos clave en la atención del paciente.
Palabras Claves: Dermatosis; Secundarismo sifilítico; Treponema Pallidum
ABSTRACT
Introduction: syphilis, considered a sexually transmitted infection, is caused by the bacterium Treponema pallidum. Its incidence has significantly decreased; however, "the great imitator" remains, and it is essential to maintain a diagnostic suspicion since, in addition to the usual clinical forms, infrequent manifestations or those that mimic other diseases may arise, complicating timely detection depending on the evolutionary stage of the disease.
Objective: to determine the correlation of histological studies with the clinical suspicion of the disease.
Case Presentation: although histopathological study is not listed as a criterion for defining the index case and consequently the diagnosis of the condition, sometimes the diverse morphology of the lesions warrants the use of skin biopsy to rule out other conditions. A 54-year-old male patient presented with general and cutaneous manifestations lasting several weeks. Complementary tests were indicated for diagnosis and to initiate subsequent management. Additionally, a skin biopsy was performed to evaluate other diagnostic possibilities. The histological result confirmed the clinical suspicion of syphilis, demonstrating the importance of histology in dermatological conditions.
Conclusions: the clinical manifestations of syphilis are challenging, and their recognition is crucial. Although histology is not considered a laboratory criterion for diagnosis, clinical suspicion and skin biopsy with characteristic results of this infection were key elements in the patient's care.
Keywords: Dermatosis; Secondary syphilis; Treponema pallidum
INTRODUCCIÓN
La sífilis es una enfermedad infecciosa sistémica causada por la bacteria Treponema pallidum. Su principal vía de transmisión es la sexual, aunque también puede producirse por vía vertical (transplacentaria) de madre a feto. El microorganismo penetra a través de mucosas o soluciones de continuidad en la piel, generando una lesión primaria desde la cual, por vía linfática, alcanza los ganglios regionales y posteriormente se disemina por vía hematógena. (1,2)
Su incidencia es mayor en adultos jóvenes (20 a 49 años); sin embargo, debido a las prácticas sexuales contemporáneas, puede observarse en otros grupos etarios. En cuanto a la distribución por sexo, numerosos estudios reportan una predominancia en varones. (3-6)
El conocimiento de la cronología evolutiva de la sífilis es fundamental para establecer el estadio clínico en el momento del diagnóstico. Tras un período de incubación variable (entre 10 y 90 días, con un promedio de 21), la enfermedad cursa de manera intermitente, alternando fases de actividad sintomática con períodos de latencia. (1,4)
La fase primaria se define por la aparición del chancro sifilítico: una o más úlceras indoloras, generalmente genitales o extragenitales, acompañadas de adenopatía regional y bacteriemia, con una duración de hasta cinco semanas. Aproximadamente quince días después de la aparición del chancro, la serología no treponémica (VDRL) se torna reactiva. Le sigue un período de latencia precoz, caracterizado por la ausencia de síntomas clínicos, pero con persistencia de la reactividad serológica, que se extiende entre una y seis semanas. (1,2,4)
El secundarismo sifilítico, "aparece como tempestad en cielo despejado", como numerosos autores lo han denominado. Lo anterior responde a la diversa morfología de las lesiones y la afectación de varios sistemas: manifestaciones generales, cutáneas, mucosas, de anejos y viscerales. El aumento de treponemas en sangre, el elevado número de lesiones cutáneas y mucosas, el incremento de la contagiosidad y la reactividad del VDRL en el 100 % de los enfermos son características distintivas de esta etapa. Posteriormente aparece el periodo de latencia temprana, con una duración de uno a año y medio. A continuación, se denomina sífilis tardía, la cual puede persistir durante 10 años o más. Esta etapa puede ser sintomática o asintomática y se presenta en un 30 % a 40 % de los pacientes, caracterizándose por lesiones cutáneas, cardiovasculares y neurológicas. (1,2,4,5)
En cuanto a la clasificación, se divide en congénita y adquirida, y estas a su vez en temprana y tardía, según el tiempo de duración. (1,4) Lo anterior determina la conducta a seguir frente a cada paciente.
Aunque el origen es incierto, diferentes corrientes históricas lo sitúan en Asia o en América, previo a los viajes de Colón, diseminándose en Europa por los marineros intervinientes en los distintos conflictos bélicos. La teoría evolucionista sugiere la posibilidad de que la Sífilis se haya desarrollado a partir de la frambesía, entre los años 1500 y 3000 A.C. (2,4)
El nombre “Sífilis” se adjudica al poema de Girolamo Fracastoro. Este, en 1530 narró las desventuras de un pastor llamado Syphilo que castigado por el dios Apolo sufrió una enfermedad repulsiva. Esta infección también se conoce como Lúes, término introducido por Jean Fennel, en el siglo XVI, que significa plaga o pestilencia en latín. (4,6,7). Desde principios del siglo XVI se consideró un azote para la humanidad, para ser recordada como la epidemia que padeció el 15 % de la población europea en esos tiempos. (4)
Durante el transcurso del siglo XX acontecieron los grandes avances científicos relacionados con esta afección. En el año 1941 comenzaron las pruebas no treponémicas como test diagnóstico y dos años después, se introduce la penicilina como tratamiento de la enfermedad. (4,8) Con el advenimiento de las técnicas de Inmunofluorescencia, en 1962 se inició el uso de la FTA-abs como prueba específica y con posterioridad, en la década de los 90 los estudios con PCR. Hacia fines del siglo se logró la secuenciación completa del genoma del Treponema Pallidum. (7,8)
Los parámetros para el diagnóstico son: epidemiología, etapas clínicas y las pruebas treponémicas o no. Siempre debe estar presente el criterio de laboratorio para notificar un caso e indicarle tratamiento.
La detección temprana de la sífilis representa un desafío diagnóstico debido a su notable pleomorfismo clínico, que con frecuencia simula otras entidades dermatológicas e infecciosas. Para el dermatólogo, el reconocimiento oportuno constituye una responsabilidad profesional crítica, no solo por las implicaciones en el manejo individual del paciente, sino también por su alineación con los objetivos de salud pública establecidos en el Plan Estratégico Nacional para la Prevención y el Control de las ITS y el VIH/SIDA. Una sospecha clínica acertada es el punto de partida fundamental para iniciar un manejo adecuado del caso, la investigación de contactos sexuales y la implementación de intervenciones en poblaciones expuestas, lo que permite interrumpir la cadena de transmisión.
En este contexto, se presenta el presente caso con el objetivo de determinar la correlación entre los hallazgos histológicos y la sospecha clínica de la enfermedad.
CASO CLÍNICO
Se presenta un paciente masculino de 54 años, sin antecedentes patológicos personales de relevancia. Refirió el inicio de una lesión única en el labio inferior dos semanas antes de la consulta. Cinco días después, aparecieron de forma súbita múltiples lesiones adicionales en cara y tronco. En esa primera evaluación, ante la sospecha clínica de una infección de transmisión sexual (ITS), se solicitaron estudios serológicos (VIH, VDRL, antígeno de superficie de hepatitis B y anticuerpos contra hepatitis C).
El paciente retornó a la institución dos semanas después, reportando que no había realizado los exámenes complementarios solicitados. En esta segunda consulta, refirió la aparición de síntomas generales constitucionales, que incluían pérdida del apetito, astenia, malestar general y fiebre. Además, describió cambios en el tamaño y la morfología de las lesiones cutáneas preexistentes. No se documentaron antecedentes de alergias a medicamentos ni exposición reciente a sustancias o alérgenos conocidos.
Hallazgos cutáneos:
- Lesiones eritematosas, algunas de tono rojo-violáceo, con aspecto infiltrado y nodular (Fig. 1).
- Múltiples pápulas de tamaño, forma y número variables.
- Formación de placas por confluencia de varias lesiones.
- Superficie cubierta por escamas laminares, secas y blanquecinas, fácilmente desprendibles (Fig. 2).
- Distribución generalizada, con predominio en regiones proximales de miembros superiores e inferiores, tronco y cara. La afectación facial confería un aspecto de "facies leonina".
Examen neuro-dermatológico: Negativo para alteraciones sensitivas o motoras.
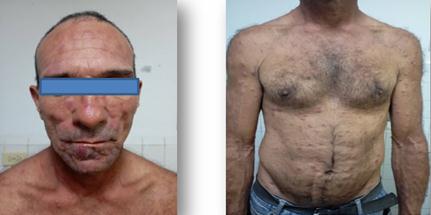
Fig. 1: lesiones eritematosas, algunas de color rojo violáceo, de aspecto infiltrado y nodular.
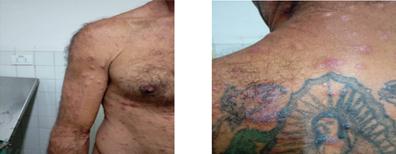
Fig. 2: pápulas eritematosas, algunas de color rojo violáceo, de aspecto infiltrado y nodular, con presencia de escamas.
Estudios Complementarios Indicados
1-) Serología:
· VIH: No reactivo.
· Hepatitis B (HBsAg): No reactivo.
· Hepatitis C (Ac anti-HCV): No reactivo.
· VDRL: No se realizó (por razones logísticas ajenas al paciente).
2-) Biopsia de piel:
· Sitio: Lesión en región dorsal.
· Informe histopatológico: "Dermatitis nodular superficial y profunda, de patrón granulomatoso tuberculoide, con abundantes células plasmáticas en el infiltrado inflamatorio y marcada hiperplasia de células endoteliales. Epidermis conservada" (Fig. 3).
· Conclusión anatomopatológica: Compatibilidad con sífilis secundaria o terciaria.
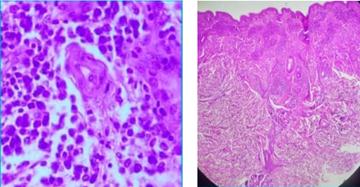
Fig. 3: Imagen histológica compatible con sífilis secundaria o terciaria.
Para concluir y diagnosticar un caso índice de sífilis el criterio de laboratorio (VDRL) es obligatorio. Este caso nunca aportó el mismo ya que por razones ajenas al paciente no se pudo realizar. Con el resultado histológico se remitió el paciente a su área de salud, con previa coordinación con la dermatóloga de la misma. Fue evaluado en la consulta de ITS, debido a que esta entidad se notifica, se conduce y se evoluciona en la atención primaria de salud.
Se recibió contrarreferencia del caso, el cual fue tratado con penicilina Benzatínica 2,4 millones, dosis única, se realizó la encuesta epidemiológica y se encuentra en seguimiento serológico.
DISCUSIÓN
El presente caso ilustra una presentación atípica y nodular-granulomatosa de sífilis secundaria en un paciente, en el cual la imposibilidad de obtener confirmación serológica inmediata (VDRL) resalta el valor decisivo de la correlación clínico-histopatológica para orientar el manejo terapéutico oportuno.
Su importancia para la literatura científica radica en reforzar el papel de la biopsia cutánea como herramienta diagnóstica crítica en contextos de alta sospecha clínica cuando las pruebas serológicas estándar no están disponibles o el cuadro se desvía de las manifestaciones clásicas, escenario no infrecuente en entornos con limitaciones logísticas o en presentaciones infrecuentes de la enfermedad.
La presentación clínica del paciente presentado, caracterizada por pápulas y placas infiltradas de distribución generalizada con afectación facial ("facies leonina"), difiere de las formas maculopapulares difusas típicamente descritas en el secundarismo sifilítico. Esta morfología nodular e infiltrativa, aunque inusual, ha sido documentada en series de casos y reportes aislados, donde se enfatiza su potencial de confusión con otras entidades granulomatosas o neoplásicas. Por ejemplo, Fernández Camporro et al. (8) y Rysgaard et al. (10) describen patrones histológicos granulomatosos en sífilis secundaria nodular, destacando la presencia de un infiltrado denso con células plasmáticas y vasculitis como hallazgos orientadores, lo cual coincide con las observaciones de los autores (infiltrado granulomatoso tuberculoide, abundantes células plasmáticas e hiperplasia endotelial).
De manera similar, Díaz Lobo et al. (5) y Merenzon et al. (7) reportan presentaciones atípicas (neurosífilis, sífilis ocular, lesiones ulceradas o descamativas en pulpejos) que fueron inicialmente confundidas con otras patologías, subrayando el carácter de "gran simuladora" de la sífilis y la necesidad de mantener un alto índice de sospecha.
En cuanto a la conducta terapéutica, la decisión de iniciar tratamiento empírico con penicilina benzatínica (2.4 millones de unidades, dosis única) basada en la fuerte sospecha clínica y el respaldo histopatológico, antes de la confirmación serológica, se alinea con las recomendaciones de salud pública para el control de infecciones de transmisión sexual.
Esta acción, seguida de la derivación a la consulta especializada de ITS en atención primaria para la notificación, investigación de contactos y seguimiento serológico, refleja un manejo integral y oportuno. La literatura respalda esta aproximación en contextos de alta probabilidad clínica, donde la demora en el tratamiento puede aumentar la transmisibilidad y el riesgo de complicaciones. El Plan Estratégico Nacional para la prevención y control de las ITS (Cuba, 2023) enfatiza la importancia de la sospecha clínica y el manejo rápido para interrumpir la cadena de transmisión, principio que fue aplicado exitosamente en este caso.
Los diagnósticos diferenciales considerados (lepra, sarcoidosis, linfomas cutáneos de células T, arbovirosis) fueron descartados mediante la combinación de la clínica, el examen neuro-dermatológico (sin alteraciones sensitivo-motoras) y el patrón histológico específico (granulomas no caseificantes con abundantes células plasmáticas y vasculitis). Aunque la histología por sí sola no es patognomónica, la tríada mencionada, en un contexto epidemiológico y clínico sugestivo, eleva significativamente la probabilidad diagnóstica de sífilis, como coinciden diversos autores. (9,11)
Como limitación principal, se reconoce la ausencia inicial del VDRL, criterio de laboratorio estándar para la confirmación definitiva. Sin embargo, este hecho mismo potencia el mensaje central del caso: en escenarios donde la confirmación serológica se ve retrasada o no es factible, una evaluación histopatológica detallada puede proporcionar evidencia suficiente para justificar una intervención terapéutica temprana y la búsqueda de confirmación posterior, cumpliendo así con los objetivos de salud pública.
CONCLUSIONES
Este caso subraya que la histopatología cutánea, aunque no sustituta de la serología, es un pilar diagnóstico crucial en sífilis atípica cuando la confirmación estándar es inaccesible. La correlación clínico-histológica permitió un tratamiento empírico oportuno con penicilina, alineado con los objetivos de salud pública. Reafirma la necesidad de integrar todas las herramientas disponibles ante presentaciones inusuales de esta “gran simuladora” y destaca la importancia de un enfoque clínico audaz para priorizar la intervención temprana, evitando demoras perjudiciales tanto para el paciente como para el control de la transmisión.
REFERENCIAS BIBLIOGRÁFICAS
1. Forrestel AK, Kovarik CL, Katz KA. Sexually acquired syphilis: historical aspects, microbiology, epidemiology, and clinical manifestations. J Am Acad Dermatol. 2020 Jan; 82(1):1-14. doi: 10.1016/j.jaad.2019.02.073.
2. Ghanem KG, Ram S, Rice PA. The modern epidemic of syphilis. N Engl J Med. 2020 Feb 27; 382(9):845-54. doi: 10.1056/NEJMra1901593.
3. Ministerio de Salud Pública (Cuba). Plan Estratégico nacional para la prevención y control de las ITS, el VIH y las hepatitis 2024-2028 (Bases normativas) [Internet]. La Habana: MINSAP; 2023 [citado 10/09/2025]. Disponible en: https://temas.sld.cu/vihsida/files/2016/12/Plan-Estrat%C3%A9gico-Nacional-ITS-VIH-hepatitis-2024-2028.pdf
4. Oreamuno YV, Boza SM. Sífilis la gran imitadora. Reporte de caso y revisión de la literatura. Odontoestomatología [Internet]. 2021 [citado 10/09/2025]. Disponible en: https://doi.org/10.22592/ode2021n37a7
5. Díaz Lobo ED, Piña RI, Murujosa A, Pollán J. Sífilis: formas de presentación poco frecuentes. Med Clin (Barc) [Internet]. 2023 [citado 10/09/2025]; 83(6):976-80. Disponible en: https://pubmed.ncbi.nlm.nih.gov/38117717/
6. Kantor IN. Sífilis en Argentina. Med Clin (Barc) [Internet]. 2023 [citado 10/09/2025]; 83(6):966-71. Disponible en: https://pubmed.ncbi.nlm.nih.gov/38117715/
7. Merenzon S, Barrio IA. Sífilis de presentación atípica. La gran simuladora. Med Clin (Barc) [Internet]. 2024 [citado 10/09/2025]; 84(5):1031. Disponible en: https://pubmed.ncbi.nlm.nih.gov/39399953/
8. Camporro A, Calzada González JM, Arcos González P, Rodríguez Díaz E. Sífilis secundaria granulomatosa: presentación de un caso sospechado a partir de los hallazgos histológicos. Actas Dermosifiliogr [Internet]. 2022 [citado 10/09/2025]; 113 Suppl 1:S26-8. Disponible en: https://pubmed.ncbi.nlm.nih.gov/36543465/
9. Wang X, Chen H, Sun J. Multiple nodules on the scalp as the only cutaneous symptom of secondary syphilis. Indian J Dermatol [Internet]. 2019 [citado 10/09/2025]; 58(10):e203-4. Disponible en: https://pubmed.ncbi.nlm.nih.gov/31236934/
10. Rysgaard C, Alexander E, Swick BL. Nodular secondary syphilis with associated granulomatous inflammation: case report and literature review. J Cutan Pathol [Internet]. 2014 [citado 10/09/2025]; 41(4):370-9. Disponible en: https://pubmed.ncbi.nlm.nih.gov/24447075/
11. Glatz M, Achermann Y, Kerl K, Bosshard PP, Cozzio A. Nodular secondary syphilis in a woman. BMJ Case Rep [Internet]. 2013 [citado 10/09/2025]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/23661656/
12. Fitzpatrick T. Dermatología en Medicina General. 9ª ed. Buenos Aires: Editorial Médica Panamericana; 2024.
13. Arenas-Guzmán R. Dermatología. Atlas, Diagnóstico y tratamiento. 8ª ed. México: McGraw Hill Interamericana; 2024.
DECLARACIÓN DE AUTORÍA
RKZL: Conceptualización, Curación de datos, Análisis formal, Investigación, Metodología, Redacción del borrador original, Redacción de revisión y edición.
AVS: Conceptualización, Investigación, Redacción del borrador original, Redacción de revisión y edición.
YRM: Investigación, Redacción del borrador original, Redacción de revisión y edición.
DMHF: Investigación, Supervisión, Redacción del borrador original, Redacción de revisión y edición.
CONFLICTO DE INTERERSES
Los autores no declaran conflictos de interés.
FUENTES DE FINANCIACIÓN
No se recibió financiamiento externo.