PRESENTACIÓN DE CASOS
Síndrome colinérgico iatrogénico en el tratamiento de la miastenia gravis: a propósito de un caso
Iatrogenic cholinergic syndrome in the treatment of myasthenia gravis: a case report
Yadier Núñez García 1*, https://orcid.org/0000-0001-6380-9518
Leidys Laura Fagundo Borges 1, https://orcid.org/0000-0003-3195-044X
Irelys González López 1, https://orcid.org/0000-0003-1535-8745
1 Hospital General Docente “Dr. Mario Muñoz Monroy”. Colón. Matanzas. Cuba.
*Autor para correspondencia: yadiernunezgarcia@gmail.com
Recibido: 10/10/2023
Aceptado: 24/03/2024
Cómo citar este artículo: Núñez García Y, Fagundo Borges LL, González López I. Síndrome colinérgico iatrogénico en el tratamiento de la miastenia gravis: a propósito de un caso. Med. Es. [Internet]. 2024 [citado fecha de acceso]; 4(1). Disponible en: https://revmedest.sld.cu/index.php/medest/article/view/164
RESUMEN
Introducción: el síndrome colinérgico engloba un conjunto de síntomas y signos provocados por un exceso de acetilcolina o sustancias exógenas que estimulan el Sistema Nervioso Parasimpático. Puede estar causado por sobredosis de fármacos colinérgicos como la piridostigmina.
Objetivo: presentar el caso de un paciente con síndrome colinérgico iatrogénico en el tratamiento de la miastenia gravis.
Presentación del Caso: se presenta paciente masculino de 22 años con antecedentes de miastenia gravis, que llegó al cuerpo de guardia aquejado de dolor torácico con predominio en el hemitórax izquierdo, sudoraciones profusas, palidez, frialdad, bradicardia extrema e hipotensión arterial. Tras el interrogatorio se supo que se medicaba con piridostigmina, medicamento anticolinesterásico para tratar su enfermedad de base. Su médico le había prescrito un incremento de la dosis por encontrarse descompensado, lo que probablemente desencadenó el síndrome colinérgico.
Conclusiones: se presenta el caso por la importancia de la identificación temprana de los signos y síntomas muscarínicos y nicotínicos, sumado a la necesidad de corregir oportunamente posibles complicaciones que pudieran llevar al paciente a un desenlace fatal.
Palabras claves: Acetilcolina; Atropina; Colinérgicos; Miastenia Gravis
ABSTRACT
Introduction: cholinergic syndrome encompasses a set of symptoms and signs caused by an excess of acetylcholine or exogenous substances that stimulate the Parasympathetic Nervous System. It may be caused by overdose of cholinergic drugs such as pyridostigmine.
Objective: to present the case of a patient with iatrogenic cholinergic syndrome in the treatment of myasthenia gravis.
Case Presentation: a 22-year-old male patient with a history of myasthenia gravis is presented, who arrived at the emergency room suffering from chest pain predominantly in the left hemithorax, profuse sweating, paleness, coldness, extreme bradycardia and arterial hypotension. After the interrogation, it was learned that he was taking pyridostigmine, an anticholinesterase drug to treat his underlying illness. His doctor had prescribed an increase in the dose because he was decompensated, which probably triggered the cholinergic syndrome.
Conclusions: the case is presented due to the importance of early identification of muscarinic and nicotinic signs and symptoms, added to the need to promptly correct possible complications that could lead the patient to a fatal outcome.
Key Words: Acetylcholine; Atropine; Cholinergics; Myasthenia gravis.
INTRODUCCIÓN
El síndrome colinérgico engloba un conjunto de síntomas y signos provocados por un exceso de acetilcolina. Esta es el principal neurotransmisor de todas las terminaciones preganglionares del sistema vegetativo, así como de las fibras nerviosas posganglionares. Actúa a través de los receptores colinérgicos nicotínicos (en los ganglios autonómicos, la placa motora, la médula suprarrenal y el sistema nervioso central) y muscarínicos (sistema nervioso central y órganos diana). Sufre una inactivación continua por las anticolinesterasas. La inhibición de la actividad de esta enzima causa el síndrome colinérgico: el exceso de acetilcolina provoca un estado de despolarización prolongada de las membranas postsinápticas, lo que impide la conducción del estímulo. (1,2)
Puede estar causado por sobredosis de fármacos colinérgicos como la piridostigmina o la pilocarpina. La piridostigmina es un inhibidor de la colinesterasa y sus efectos al competir con la acetilcolina para su sitio de unión con la acetilcolinesterasa. Al interferir con la destrucción enzimática de la acetilcolina se potencia la acción colinérgica, tanto en el músculo esquelético (receptor nicotínico) como el tracto gastrointestinal (receptor muscarínico). (3) Es el agente más utilizado del grupo para el tratamiento oral de la miastenia gravis.
La miastenia gravis es una enfermedad autoinmune que se caracteriza por fatiga y debilidad muscular de predominio proximal (músculos oculares, funciones bulbares de las extremidades y músculos respiratorios). Puede manifestarse a cualquier edad. El comienzo puede ser insidioso, casi siempre relacionado con un factor predisponente como el estrés o un trauma físico/emocional. (4)
Acerca del caso en cuestión existen escasas referencias o registros similares, por lo que se propuso como objetivo presentar el caso de un paciente con síndrome colinérgico iatrogénico en el tratamiento de la miastenia gravis y así caracterizar su clínica, sintomatología y evolución, lo que ayudaría a comprender mejor su forma de presentación y etiopatogenia.
PRESENTACIÓN DEL CASO
Paciente masculino, negro, de 22 años de edad, con antecedentes patológicos personales de miastenia gravis (diagnosticada hace seis meses), para lo cual lleva tratamiento estable con piridostigmina. Desde hace un mes presenta fatiga, caída de los párpados, debilidad muscular y sialorrea. Llega a cuerpo de guardia aquejado de dolor torácico con predominio en el hemitórax izquierdo, acompañado de sudoraciones profusas, palidez, frialdad, bradicardia extrema e hipotensión arterial. Se decide su ingreso en la Unidad de Cuidados Intensivos (UCI) del Hospital General Docente “Dr. Mario Muñoz Monroy” de Colón, en la provincia de Matanzas, con diagnóstico presuntivo inicial de un síndrome colinérgico por sobredosis de piridostigmina.
Examen Físico (Positivo):
Paciente longilíneo con dificultad para deambular, facie miasténica, estrabismo divergente, rápida fatiga muscular al movimiento repetitivo y prolongado, miosis, lagrimeo, piel pálida -fría y sudorosa-, mucosas húmedas y normocoloreadas, sin edema en miembros inferiores. Sistema Respiratorio: expansibilidad torácica normal, murmullo vesicular audible, FR 24xmin. Sistema Cardiovascular: ruidos cardíacos bradiarrítmicos (30 latidos por minuto), hipotensión arterial (60\40 mm/Hg). Sistema Nervioso Central: somnoliento, responde a los estímulos de moderada intensidad, pupilas isocóricas reactivas a la luz y debilidad generalizada.
Exámenes Complementarios
Leucograma: normal; Eritrosedimentación: acelerada; Glicemia: 1,0 mmol\L (hipoglicemia); Hematocrito: 0,45 % (normal); Creatinina: 90 μmol\L (normal).
Gasometría e Ionograma: Ph: 7,39; PCO2: 45; PO2: 81; SO2: 94,2; K: 3,1; Na: 140; EB: 2,7; HCO3: 26,3 (acidosis metabólica). Rx de tórax: sin alteraciones. Electrocardiograma (Figura 1).
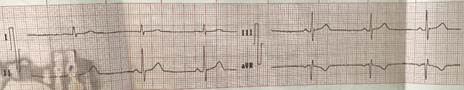
Figura 1. Electrocardiograma donde se observa la bradicardia del paciente.
Planteamiento Sindrómico: Síndrome colinérgico.
Planteamiento Nosológico: Intoxicación por piridostigmina.
Impresión Diagnóstica: Crisis colinérgica.
DISCUSIÓN
Remijn Nelissen et al., (4) plantean que las características de la miastenia gravis varían según el lugar del mundo y su prevalencia se encuentra entre 0,5 y 20,4 casos por 100.000 habitantes, con una incidencia anual de 0,3 por 100.000 habitantes. Alhaidar et al., (5) comentan que constituye un trastorno de la transmisión neuromuscular, debido a una disminución de origen autoinmune del número de receptores de acetilcolina en la placa motora. Por tanto, su tratamiento consiste en la administración de anticolinesterásicos como la piridostigmina, que al aumentar la disponibilidad de acetilcolina favorece la transmisión neuromuscular.
Este fármaco es el que menos reacciones adversas provoca dentro de su familia, dejando como principal incidente de la crisis colinérgica a los organofosforados. Un estudio sobre los niveles de colinesterasa para el diagnóstico de intoxicación o envenenamiento por plaguicidas organofosforados y carbamatos, así como su potencial aplicación en toxicología forense, demostró la utilidad práctica comprobada de los niveles de la colinesterasa, concluyendo que las intoxicaciones más frecuentes que llegan al servicio de emergencia son por productos agrícolas. (5,6)
La crisis colinérgica (rara) consiste en un aumento de la debilidad, producido por la administración de una dosis excesiva de un anticolinesterásico. El desencadenante de la sintomatología que motivó el ingreso pudo haber sido un exceso en la dosis de piridostigmina, que probablemente evolucionó a un síndrome colinérgico con manifestaciones muscarínicas (miosis, visión borrosa, sialorrea, dificultad respiratoria, lagrimeo, diaforesis, bradicardia e incontinencia urinaria) y nicotínicas (debilidad muscular, cefalea, calambre, hipoglicemia y palidez). (6)
No es raro encontrar simultáneamente síntomas y signos tanto muscarínicos como nicotínicos. Puede haber midriasis, miosis e incluso pupilas normales. Las fasciculaciones y la debilidad son consideradas por algunos como los hallazgos más confiables en este tipo de intoxicaciones. Clásicamente, se menciona que las mnemotecnias DUMBELLS (diarrhea, urination, miosis, bradycardia, emesis, lacrimation, lethargy and salivation) y SLUDGE (salivation, lacrimation, urination, defecation, gastrointestinal upset, emesis) representan los signos más comunes. Mas, si bien las náuseas y vómitos son comunes, la diarrea y la relajación del esfínter urinario son infrecuentes. (6)
Hallazgos clínicos sugerentes de severidad son: cambios en el estado mental, coma, convulsiones, broncorrea, dificultad respiratoria severa, broncoconstricción, fasciculaciones, debilidad generalizada severa, defecación involuntaria, inestabilidad autonómica y parálisis. La broncorrea puede progresar a edema pulmonar y falla respiratoria. (7)
La hipervagotonía puede parecerse al síndrome colinérgico, pero dura poco y sus síntomas son poco acentuados. Una disnea pronunciada y asociada a la broncorrea y broncoconstricción puede sugerir la sospecha de edema pulmonar cardiogénico, lesión tóxica del sistema respiratorio por gases irritantes o estado asmático. La debilidad muscular puede parecerse a los síntomas de la miastenia o la crisis pseudomiasténica. El cólico y la diarrea hacen sospechar una enfermedad aguda del tracto digestivo. (7)
El diagnóstico está fundamentado en el cuadro clínico, teniendo en cuenta las signologías muscarínica y nicotínica, sobre todo en ausencia de una historia de ingesta conocida. Si la evaluación clínica es sugerente, se considera este diagnóstico como un hecho hasta demostrar lo contrario. (8)
Los exámenes de laboratorio generalmente son normales. Sin embargo, existen hallazgos que pueden confundir el diagnóstico, por lo que el examen físico y la historia clínica deben prevalecer. En el electrocardiograma podemos encontrar taquicardia o bradicardia, bloqueo atrioventricular, QT prolongado y torsades de pointes. En la analítica sanguínea se puede encontrar cetoacidosis, elevación sérica de amilasa, creatinquinasa y glucosa, lípido disminuido, potasio disminuido o aumentado y leucocitosis con desviación a la izquierda, así como glucosuria y proteinuria. (8,9)
El tratamiento debe realizarse en la unidad de cuidados intensivos. Es necesario monitorizar la función cardíaca y la respiración. La atropina es el fármaco de elección; se debe inyectar 1-5 mg intravenoso y repetir la dosis cada pocos minutos hasta reducir la cantidad de secreciones bronquiales y la disnea. Durante la atropinización rápida, se debe manejar la parálisis respiratoria o las secreciones excesivas mediante la intubación, la ventilación y la succión continua. (9)
Como pauta de mantenimiento se establece que, si la dosis horaria requerida es elevada, se debe administrar atropina en perfusión continua, disuelta en suero fisiológico, y mantener mientras persista la sintomatología muscarínica. Debe suspenderse si ocurre una atropinización completa (midriasis, delirio, alucinaciones, taquicardia mayor a 120 l/min), teniendo mayor precaución en el caso de ancianos, tirotoxicosis, cardiopatías isquémicas y arritmias previas. (10)
La dosificación tiene que establecerse de modo que no sea necesario aspirar el exceso de secreciones bronquiales con mayor frecuencia que una vez por hora.
CONCLUSIONES
El manejo de estos pacientes, independientemente de la causa que provocó el síndrome colinérgico, consiste en revertir el efecto de la colinesterasa inhibida (que ha producido una serie de efectos negativos como resultado de un exceso en la dosis del medicamento). La atención médica debe llevarse a cabo apenas aparezcan los primeros síntomas, para así evitar complicaciones que pongan en peligro la vida del paciente.
REFERENCIAS BIBLIOGRÁFICAS
1. Aman S, Paul S, Chowdhury FR. Management of Organophosphorus Poisoning: Standard Treatment and Beyond. Crit Care Clin. (Internet) 2021 (citado 11/11/2023); 37(3):673-686. Disponible en: https://pubmed.ncbi.nlm.nih.gov/34053713/
2. Petreski T, Kit B, Strnad M, Grenc D, Svenšek F. Cholinergic syndrome: a case report of acute organophosphate and carbamate poisoning. Arh Hig Rada Toksikol. (Internet) 2020 (citado 11/11/2023); 71(2):163-166. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32975104/
3. Lorenzoni PJ, Kay CSK, Ducci RD, Fustes OJH, Werneck LC, Scola RH. Celebrating the 70 years of pyridostigmine on therapy of Myasthenia Gravis: historical aspects of the preliminary trials. Arq Neuropsiquiatr. (Internet) 2020 (citado 11/11/2023); 78(3):179-181. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32215460/
4. Remijn Nelissen L, Verschuuren JJGM, Tannemaat MR. The effectiveness and side effects of pyridostigmine in the treatment of myasthenia gravis: a cross-sectional study. Neuromuscul Disord. (Internet) 2022 (citado 11/11/2023); 32(10):790-799. Disponible en: https://pubmed.ncbi.nlm.nih.gov/36184373/
5. Alhaidar MK, Abumurad S, Soliven B, Rezania K. Current Treatment of Myasthenia Gravis. J Clin Med. (Internet) 2022 (citado 11/11/2023);11(6):1597. Disponible en: https://pubmed.ncbi.nlm.nih.gov/35329925/
6. Morren J, Li Y. Maintenance immunosuppression in myasthenia gravis, an update. J Neurol Sci. (Internet) 2020 (citado 11/11/2023); 410:116648. Disponible en: https://pubmed.ncbi.nlm.nih.gov/31901719/
7. O'Connell K, Ramdas S, Palace J. Management of Juvenile Myasthenia Gravis. Front Neurol. (Internet) 2020 (citado 11/11/2023); 11:743. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32793107/
8. Kotake K, Tone A, Watanabe S, et al. Cholinergic Crisis Owing to Distigmine Bromide Complicated by Hyperosmolar Hyperglycemic State. Intern Med. (Internet) 2021 (citado 11/11/2023); 60(14):2251-2254. Disponible en: https://pubmed.ncbi.nlm.nih.gov/33583891/
9. Sera T, Kusunoki S, Shime N. Unexpected cholinergic crisis caused by distigmine bromide: A case report. Medicine (Baltimore). (Internet) 2022 (citado 11/11/2023); 101(47):e31677. Disponible en: https://pubmed.ncbi.nlm.nih.gov/36451415/
10. Wilkie BD, Noori J, Johnston M, Woods R, Keck JO, Behrenbruch C. Pyridostigmine in chronic intestinal pseudo-obstruction - a systematic review. ANZ J Surg. (Internet) 2023 (citado 11/11/2023); 93(9):2086-2091. Disponible en: https://pubmed.ncbi.nlm.nih.gov/37132128/
CONFLICTOS DE INTERESES
Los autores declaran no tener conflicto de intereses.
FUENTES DE FINANCIACIÓN
Los autores declaran no tener fuente de financiación.
CONTRIBUCIÓN DE AUTORÍA
YNG: Conceptualización, curación de datos, análisis formal, investigación, visualización, redacción - borrador original, redacción - revisión y edición.
LLFB: Conceptualización, análisis formal, investigación, redacción - borrador original.
IGL: Conceptualización, análisis formal, investigación, redacción - borrador original.