PRESENTACIÓN DE CASO
Neumonía atípica por Pneumocystis jirovecii en paciente con virus de inmunodeficiencia humana: Presentación de un caso
Atypical pneumonia due to Pneumocystis jirovecii in a patient with human immunodeficiency virus: Case report
Pablo Felipe Avilleira Torres 1*, https://orcid.org/0009-0009-5548-8211
Fredy David Alfonso Barrios 1, https://orcid.org/0009-0002-8605-0123
1 Universidad de Ciencias Médicas de Cienfuegos. Facultad de Ciencias Médicas “Dr. Raúl Dorticós Torrado”. Cienfuegos, Cuba.
*Autor para la Correspondencia: pabloavilleira@gmail.com
Recibido: 16/05/2025
Aceptado: 06/09/2025
Como citar este artículo: Avilleira-Torres PF, Alfonso-Barrios FD. Neumonía atípica por Pneumocystis jirovecii en paciente con virus de inmunodeficiencia humana: Presentación de un caso. MedEst. [Internet]. 2025 [citado acceso fecha]; 5:e381. Disponible en: https://revmedest.sld.cu/index.php/medest/article/view/381
RESUMEN
Introducción: la neumonía atípica por Pneumocystis jirovecii en el paciente con VIH es una patología la cual en la actualidad se hace menos frecuente por el tratamiento exhaustivo que llevan estos enfermos, pero aun así la misma es un reto diagnóstico al cual el clínico se enfrenta y la misma cursa con una evolución tórpida debido a la detección demorada por el personal de salud.
Objetivo: presentar el caso clínico de una paciente VIH positivo con una neumonía atípica por Pneumocysitis jirovecii.
Presentación del caso: paciente femenina de 59 años con antecedentes de médicos relevantes de VIH diagnosticado hace más de 4 años ,con diagnóstico de neumonía atípica la cual tuvo una evolución tórpida, complicándose a los 15 días con neumotórax y bulas pulmonares. Se le brindó asistencia en la Unidad de Cuidados Intensivos, la cual después de 3 días fallece por complicación del cuadro.
Conclusiones: en esta paciente se utilizaron antibióticos de amplio espectro, aunque sabemos que el tratamiento de elección en estos casos es el trimetropin-sulfametoxazol careciendo de disponibilidad del mismo, así como la evolución estuvo determinada por síntomas de gran complejidad, llevándola a la evolución de un neumotórax que es una complicación nefasta que lleva a daños severos o incluso la muerte.
Palabras Clave: Neumonía por Pneumocystis; Neumotórax; Infecciones por VIH; Neumonía; Infecciones por Pneumocystis
ABSTRACT
Introduction: Atypical pneumonia due to Pneumocystis jirovecii in HIV-infected patients is currently becoming less common due to the intensive treatment these patients receive. However, it still poses a diagnostic challenge for clinicians and has a difficult course due to delayed detection by healthcare providers.
Objective: To present the clinical case of an HIV-positive patient with atypical pneumonia due to Pneumocystis jirovecii.
Case presentation: A 59-year-old female patient with a medical history of HIV diagnosed more than 4 years ago was diagnosed with atypical pneumonia. The course was difficult, developing 15 days later with pneumothorax and pulmonary bullae. She was treated in the Intensive Care Unit, but died 3 days later due to complications of the condition.
Conclusions: Broad-spectrum antibiotics were administered to this patient, although we know that the treatment of choice in these cases is trimethoprim-sulfamethoxazole, as this is not available. Her course was marked by highly complex symptoms, leading to the development of a pneumothorax, a serious complication that can lead to severe damage or even death.
Keywords: Pneumocystis pneumonia; Pneumothorax; HIV infections; Pneumonia; Pneumocystis infections
INTRODUCCIÓN
Los virus que producen la infección por Virus de Inmunodeficiencia Humana (VIH) son retrovirus, estos son virus ácido ribonucleico (ARN) que se replican mediante un ácido desoxirribonucleico (ADN) intermediario, que depende del ADN polimerasa o retrotranscriptasa, proveniente del ARN y que se encuentra dentro del virión. Este conjunto enzimático permite copiar o transcribir información genética de tipo ARN a ADN. Este proceso para sintetizar una partícula a partir de una información genética en forma de ARN, solo es atribuible a estos virus. (1)
La neumonía por Pneumocystis jirovecii (P. jirovecii) es una de las principales causas de morbimortalidad en pacientes inmunosuprimidos. Un ejemplo de esto son los pacientes que han estado infectados por el VIH o pacientes con enfermedades autoinmunes u oncológicas, cuyo manejo terapéutico se basa en tratamientos inmunosupresores como corticoides, anti- factor de necrosis tumoral (TNF) y citostáticos. (2)
A pesar del advenimiento de la terapia antirretroviral, en los personas que desconocen estar infectadas por el VIH o que no tienen una adecuada adherencia al tratamiento sigue habiendo una importante incidencia de neumonía por P. jirovecii (3,9 casos por 1 000 personas-año en America Latina). (1) Los pacientes que no se adhieren de manera correcta al tratamiento profiláctico cuando presentan CD4 menor de 200 céls/mm3, tienen 3,5 veces más riesgo de presentar infección por este agente. (2)
La neumonía por este agente persiste como una de las infecciones oportunistas de mayor prevalencia en pacientes infectados con VIH. Descrito hace de forma aproximada cien años como un protozoo fue reclasificado en 1988 como un hongo. El análisis de ADN demostró una gran diversidad de tipo de Pneumocystis en una estrecha relación huésped-especie. Es así como se demostró que el Pneumocystis que ocasiona neumonía en humanos correspondía al "Pneumocystis jirovecii", descrito en 1999. (3)
La neumonía pneumocistosis es una infección oportunista mortal que puede afectar a un amplio grupo de individuos inmunocomprometidos, incluyendo pacientes con infección por VIH con recuento de linfocitos T CD4+ < 200 céls/mm3 ; pero también está descrita en pacientes inmunocomprometidos por otras etiologías como trasplantes de órgano sólido y de precursores hematopoyéticos, neoplasias, receptores de quimioterapia y/o glucocorticoides, siendo este último el primer grupo de pacientes en que se describió la infección.(2,4)
La neumocistosis se ha presentado desde hace varias décadas en pacientes con desnutrición severa y cáncer, en el ámbito actual, ha sido una de las principales enfermedades definitorias del síndrome de inmodeficiencia adquirida (SIDA) en países desarrollados (en EE. UU, representa el 25 %, en Europa el 17,3 % de la prevalencia mundial en pacientes con VIH y una de las causas más prevalentes en países en vía de desarrollo donde ocupa un lugar predominante junto con la candidiasis esofágica y la tuberculosis. (3,5) Además cabe destacar que por la baja prevalencia de esta enfermedad o la baja incidencia de detección de la misma en nuestro país, no se precisan valores epidemiológicos en estudios recientes.
Por lo anterior expresado y los datos actuales sobre esta infección en pacientes inmunocomprometidos por VIH, los autores plantean como objetivo: presentar la evolución clínica, de una paciente con neumonía atípica por Pneumocysistis jirovecii, como forma de presentación de una enfermedad oportunista en paciente con virus de la inmunodeficiencia humana.
PRESENTACIÓN DE CASO
Paciente de 59 años, de sexo femenino, de raza blanca y procedente de una zona rural. Presenta antecedentes médicos relevantes de VIH diagnosticado hace más de 4 años, bajo tratamiento antirretroviral regular con zidovudina (2 tabletas diarias de 300 mg), así como hipertensión arterial controlada desde hace 15 años con hidroclorotiazida (1 tableta diaria de 25 mg) y captopril (1 tableta cada 8 horas de 25 mg). En su historia familiar, se reporta que su madre falleció por cáncer de colon hace 10 años y su padre por infarto agudo de miocardio. No ha tenido intervenciones quirúrgicas previas, transfusiones ni alergias conocidas.
La paciente se presenta en el servicio de urgencias del Hospital Gustavo Aldereguía Lima el 20 de julio de 2024, acompañada por familiares que informan que en el último mes ha experimentado dificultad para respirar y tos seca ocasional, así como fiebre vespertina de hasta 38 grados Celsius. Sin embargo, en la última semana, los síntomas se han agravado con una tos persistente y una intensa falta de aire. Al momento de la evaluación, se registran los siguientes signos vitales: frecuencia cardíaca de 85 latidos por minuto, frecuencia respiratoria de 38 respiraciones por minuto, temperatura de 37,5 grados Celsius y presión arterial de 140/80 mmHg.
En el examen físico se observan adenopatías pequeñas, móviles e indoloras en regiones cervicales laterales y posteriores, axilares e inguinales. Se encuentran placas blanquecinas en la boca que afectan la lengua, la cara interna de las mejillas y la faringe. Además, se evidencia disminución en la expansibilidad torácica, vibraciones vocales reducidas, matidez a la percusión y disminución global del murmullo vesicular, junto con estertores finos en ambas bases pulmonares.
Se le realizan algunos complementarios para su estudio el cual arrojó los siguientes resultados Hemoglobina: 10,9 g/L, Hematocrito: 0,44, Eritrosedimentación: 20, Leucocitos: 8.6 X 109, St: 000, Seg: 08 ,Eosinófilos: 010 ,Monocitos: 000 ,Linfocitos: 042 ,Glicemia: 6.05 umol/L,LDH de 833 U/L . Se decide su ingreso en servicio de respiratorio con diagnóstico de neumonía atípica adquirida en la comunidad de posible etiología bacteriana por gérmenes atípicos, se realizó exámenes de laboratorio entre ellos un hemograma completo y Radiografía de tórax vista anteroposterior arrojando en el resultado infiltrados bilaterales, sin otras alteraciones, (Imagen 1).
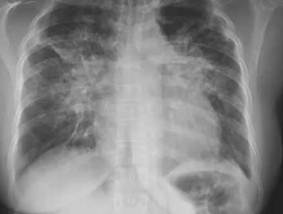
Imagen 1: Radiografía anteroposterior de tórax de ingreso. Se observa abundante infiltrado intersticial bilateral.
La paciente presentó una evolución clínica lenta, caracterizada por taquipnea y polipnea, requiriendo un aporte de oxígeno con una fracción inspirada de oxígeno (FiO2) del 55 % para lograr saturaciones de oxígeno entre el 89 % y el 91 %. En el séptimo día de hospitalización, fue trasladada a la Unidad de Cuidados Intensivos del hospital, donde se incorporó a su tratamiento antimicrobiano la ceftriaxona intravenosa a una dosis de 1 g cada 12 horas.
Posteriormente, a los 12 días de ingreso, la paciente experimentó dolor retroesternal, lo que llevó a la realización de un electrocardiograma que no mostró alteraciones, así como una nueva radiografía de tórax en proyección anteroposterior. Este estudio reveló múltiples lesiones con características de enfermedad bulosa y la presencia de neumotórax en ambos campos pulmonares (Imagen 2).
Tras una reevaluación del caso, se estableció el diagnóstico de enfermedad bulosa bilateral con neumotórax menor al 30 %, interpretándose como una manifestación de neumonía atípica, lo que contraindica el uso de un drenaje pleural. Asimismo, se consideró la contraindicación para la implementación de ventilación mecánica.
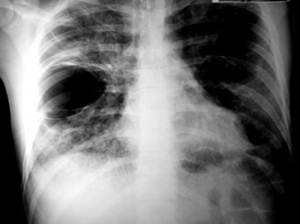
Imagen 2: Radiografía AP de tórax 15 días post ingreso. Evidencia múltiple lesiones de aspecto buloso y neumotórax en ambos campos pulmonares.
Ante la insuficiente respuesta clínica observada el día 15 de hospitalización, se incorporaron a la terapia previamente establecida vancomicina a una dosis de 1 g cada 12 horas y amikacina a 550 mg cada 12 horas. Durante este período, se incrementaron los requerimientos de oxígeno, lo que llevó al paciente a utilizar una mascarilla. Las radiografías posteriores evidenciaron una rápida progresión en el tamaño de las bulas preexistentes, así como la aparición de nuevas lesiones en ambos hemitórax. El equipo quirúrgico realizó una reevaluación del caso y recomendó un enfoque expectante, ya que la colocación de un tubo intercostal o la intervención quirúrgica abierta podrían agravar la condición del paciente, quien además presentaba escasas probabilidades de tolerar tales procedimientos. Si bien la inserción de una válvula para drenaje aéreo se consideraba una opción ideal, esto solo sería indicado en caso de un aumento significativo del neumotórax.
El paciente mantuvo un estado grave y estable hasta el día 18 de hospitalización, momento en el cual presentó un episodio agudo de dolor torácico intenso en el lado derecho, acompañado de dificultad respiratoria severa, cianosis periférica y peribucal, y una frecuencia respiratoria superior a 50 respiraciones por minuto. Se procedió a realizar una punción torácica con fines evacuativos; sin embargo, esta intervención no logró obtener resultados significativos, resultando en el fallecimiento del paciente menos de una hora después del inicio de esta crisis debido al elevado compromiso respiratorio sin posible recuperación por el significativo neumotórax que presentaba en ese momento.
Es necesario esclarecer en este caso que no se contaba con la posibilidad de realización del conteo de linfocitos en el momento del ingreso, así como el conocimiento sobre su adherencia al tratamiento ya que los familiares de la paciente afirmaron que sí consumía sin falta los mismos. Esto nos hace pensar en un caso más donde la terapia antirretroviral es de baja eficacia en algunos pacientes, provocando asi que evoluciones rápidamente a complicaciones del SIDA.
DISCUSIÓN
La enfermedad conocida hasta ahora como "Neumonía por Pneumocystis jirovecii" es una de las entidades que causan enfermedad y muerte en personas con inmunodeficiencia. Este agente es un patógeno relacionado de manera frecuente, aunque no en forma exclusiva, con etapas avanzadas de la infección por VIH. De forma general, provoca neumonías graves en pacientes con linfocitos CD4 bajo 200 células/ mm3 con predominio sintomático de tos, fiebre y disnea. La radiología muestra con mayor prevalencia infiltrados de aspecto retículo nodular, pero también puede existir consolidación o ser normal. (5)
Pizarro PR et al., (5), en su estudio explican como el cuadro clínico más frecuente se da en pacientes con SIDA con recuento de linfocitos T-colaboradores (CD4) menor de 200 células/mm3. Los síntomas comunes incluyen disnea progresiva, tos no productiva, fiebre baja. La disnea aguda con dolor torácico puede indicar un neumotórax. El examen físico revela taquipnea, taquicardia y auscultación normal. Destaca dentro de los hallazgos en exámenes de laboratorio una LDH elevada, que es muy sensible en presencia de este germen, pero poco específica, por lo que tiene un valor limitado para el diagnóstico de pacientes con SIDA y neumonía, resultados que concuerdan con este caso donde se recibió a la paciente con un gran compromiso respiratorio, tos y fiebre baja al examen físico.
Cantarelli L et al., (6) plantean que la imagenología y las pruebas de difusión de monóxido de carbono han mostrado tener utilidad, en un estudio prospectivo encontraron que una radiografía de tórax normal sin cambios o con lectura dudosa, descartaron la enfermedad en casi todos los casos, datos que no se corresponden con el caso presentado ,debido a una imagen inespecífica con abundantes infiltrados intersticiales , imágenes radiológicas frecuentes en varias patologías infecciosas respiratorias.
Zuluaga I, (7) expone en su investigación que, en los pacientes con infección por VIH la ocurrencia del neumotórax es infrecuente, aunque se ha observado un incremento los últimos años, teniendo una relación inversamente proporcional al número de linfocitos CD4, con frecuencia que varía entre 2,7 % y 4,9 %, mucho mayor que en pacientes no inmunocomprometidos. Dentro de los pacientes con infección por VIH esta incidencia puede llegar a 9 % si coexiste infección por P. jirovecii; en los no coinfectados la frecuencia es nula, resultados que no concuerdan con este caso donde la paciente evolucionó rápido a un neumotórax y bulas en ambos pulmones.
Martín PL et al., (8), en su estudio plantea que aunque, los pacientes infectados por VIH que llegan a desarrollar neumotórax tienen un pronóstico sombrío. El impacto de la aparición de neumotórax se refleja en incremento de su estadía media a 9 días frente a 5 días en los pacientes sin neumotórax; traslados a una Unidad de Cuidados Intensivos con mucha mayor frecuencia (54 versus 11 %) y aumento de la mortalidad a 30 % versus 5 % en los pacientes que no presentan neumotórax, resultados que se corresponden con este caso, donde la paciente luego de la evolución tórpida a neumotórax y bulas, falleció a pocos días de su ingreso.
El medicamento de elección para el tratamiento de la neumonía por Pneumocystis jirovecii (PJP) es trimetropin sulfametoxazol (TMP/SMX) según lo planteado en el estudio de Zuluaga I (7). De forma inicial, se administra por vía endovenosa, pero puede darse por vía oral (VO) de forma ambulatoria en pacientes con enfermedad leve y moderada, y en aquellos que no presentan problemas para su absorción La dosis recomendada es de 15 a 20mg/kg/día de TMP y 75–100mg/kg/día de sulfametoxazol, cada 6–8h, por 21 días en los pacientes con sida, y en otros pacientes por 14 días, en este caso se utilizaron distintos antibióticos , debido a que no había una seguridad del germen causal, aunque se utilizó una terapia antimicrobiana de amplio espectro para el tratamiento de la misma.
En la investigación de Zuluaga I (7), se reafirma que el uso de corticosteroides es necesario en pacientes con un cuadro clínico severo, con saturación de oxígeno < 70mmHg en gases arteriales al aire o diferencia alveolo-arterial > 35mmHg (AI). Deben iniciarse dentro de las primeras 72h de inicio del antibiótico, y se recomienda el esquema de 40mg de prednisona oral cada 12h por 5 días, luego 40mg cada día por 5 días y completar 11 días con 20mg/día. Si se requiere vía parenteral, puede usarse metilprednisolona al 75 % de la dosis correspondiente de prednisolona, resultado que se corresponden con los planteados en el estudio de Li H et al., (9) en cuanto al uso de esteroides en esta nefasta complicación.
Tritle BJ et al., (10) abogan en su investigación que a pesar del empleo de TMP- SMX como terapia de elección tanto para la profilaxis como para el tratamiento de la PJP, la falta de respuesta o intolerancia al mismo, ha implementado el uso de pentamidina como una alternativa segura y efectiva en práctica clínica.
Las terapias indicadas ante la aparición de neumotórax en un paciente con infección por VIH son variadas, pero con pobre respuesta, de manera especial las causadas por infecciones, pues muchas cursan con fístula broncopleural prolongada, a consecuencia de las alteraciones del parénquima subyacente (7).
La utilización de tubos intercostales conectados a un sistema cerrado subacuático con aspiración continua y presiones reguladas es la primera técnica quirúrgica usada en estos casos y la de mayor frecuencia, con buenos resultados en neumotórax pequeños, unilaterales y sin fístula broncopleural según lo planteado por Alsayed AR et al., (11) en su estudio , lo que discrepa de este caso donde se desaconsejó el uso de tubo intercostal debido al neumotórax de pequeña dimensión aunque esto resultara una complicación fatídica en días posteriores.
La mortalidad en pacientes con SIDA complicados con neumonía por (PJP) oscila entre un 10-20 %, durante el periodo inicial de la infección, pero se ve incrementada si los pacientes llegan a las unidades de cuidados intensivos, con necesidad de ventilación mecánica como sucedió en nuestro caso. Se ha descrito que las formas lentas progresivas de la infección, atípicas y con complicaciones como neumotórax, están asociadas a un significativo incremento en los decesos. Se calcula que la mortalidad se incrementa a un 75-100 % en pacientes que no responden a la terapia durante los primeros 5-10 días. (8,10)
CONCLUSIONES
La PJP continúa como una enfermedad oportunista en pacientes inmunocomprometidos, en especial los que presentan SIDA. La infección por este agente patógeno en pacientes sin VIH es un campo de batalla incierto, las técnicas diagnósticas y las conductas terapéuticas no están del todo validadas. Además de que los cambios en la fisiología pulmonar y anatómica en este grupo de pacientes hacen que la terapia coadyuvante con corticoides no sea de preferencia. Se requiere de investigación adicional para determinar cuáles son las mejores alternativas al momento de tratar a este tipo de pacientes en pro de disminuir la morbi-mortalidad asociada y así poder realizar un diagnóstico más acertado cuando se presenta la infección por este patógeno.
REFERENCIAS BIBLIOGRÁFICAS
1. Mocelin HJS, de Jezus SV, Negri LDSA, Borges BJP, da Silva AI, Maciel ELN. Barreiras e facilitadores do enfrentamento de HIV/aids e sífilis por venezuelanas residentes no Brasil. Rev Panam Salud Pública [Internet]. 2023 [citado 09/10/2024]; 3; 47:e3. Disponible en: https://doi.org/10.26633/RPSP.2023.3
2. Bonnet P, Le Gal S, Calderon E, Delhaes L, Quinio D, Robert-Gangneux F, et al. Pneumocystis jirovecii in Patients With Cystic Fibrosis: A Review. Front Cell Infect Microbiol[Internet]. 2020 [citado 09/10/2024]; 29; 10:571253. Disponible en: https://doi.org/10.3389/fcimb.2020.571253
3. Solano L MF, Alvarez Lerma F, S. Grau S, Segura C, Aguilar A. Neumonía por pneumocystis jiroveci: características clínicas y factores de riesgo asociados a mortalidad en una unidad de cuidados intensivos. Cuad. - Hosp. Clín [Internet]. 2015 [citado 09/10/2024]; 56(1): 69-69. Disponible en: http://www.scielo.org.bo/scielo.php?script=sci_arttext&pid=S1652-67762015000100010&lng=es
4. Hernández S, Puerto MP, Gomez C. Neumonía por Pneumocystis Jirovecii en paciente adolescente inmunosuprimido no VIH positivo: Un reporte de caso. Infect [Internet]. 2021 [citado 09/10/2024]; 25(1): 59-62. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0123-93922021000100059&lng=en
5. Pizarro PR, Valdés HC, Vitali CJ. Presentación inhabitual de un caso de neumonía bulosa aguda bilateral por Pneumocystis jiroveci complicada con neumotórax. Rev. chil. infectol [Internet]. 2007 [citado 09/10/2024]; 24(1): 68-71. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0716-10182007000100012&lng=es
6. Cantarelli L, Gutiérrez Nicolás F, Nazco Casariego GJ, García Gil S. Adecuación a las recomendaciones diagnósticas en pacientes con neumonía por Pneumocystis jirovecii tratados con pentamidina intravenosa. Rev Esp Quimioter[Internet]. 2022 [citado 09/10/2024]; 35(1):30-34. Disponible en: https://doi.org/10.37201/req/064.2021
7. Zuluaga I. Protocolo de estudio y manejo de infección por Pneumocystis jirovecii, Study protocol and management of Pneumocystis jirovecii infections Rev colom Infectio [Internet]. 2012 [citado 09/10/2024]; 16 (3): 129-131, Disponible en: https://www.elsevier.es/es-revista-infectio-351-articulo-protocolo-estudio-manejo-infeccion-por-S0123939212700401
8. Martín Pedraz L, Carazo Gallego B, Moreno Pérez D. Clinical-epidemiological characteristics of Pneumocystis jirovecii pneumonia in a tertiary hospital in Spain. An Pediatr (Engl Ed) [Internet]. 2021 [citado 09/10/2024]; 95(1):4-10. Disponible en: https://doi.org/10.1016/j.anpede.2020.04.023
9. Li H, Lu Y, Tian G, Wu Y, Chen T, Zhang J, et al. A regimen based on the combination of trimethoprim/sulfamethoxazole with caspofungin and corticosteroids as a first-line therapy for patients with severe non-HIV-related pneumocystis jirovecii pneumonia: a retrospective study in a tertiary hospital. BMC Infect Dis [Internet]. 2024 [citado 09/10/2024]; 31; 24(1):152. Disponible en: https://doi.org/10.1186/s12879-024-09031-7
10. Tritle BJ, Hejazi AA, Timbrook TT. The effectiveness and safety of low dose trimethoprim-sulfamethoxazole for the treatment of pneumocystis pneumonia: A systematic review and meta-analysis. Transpl Infect Dis [Internet]. 2021 [citado 09/10/2024]. Disponible en: https://doi.org/10.1111/tid.13737
11. Alsayed AR, Al-Dulaimi A, Alkhatib M, Al Maqbali M, Al-Najjar MAA, Al-Rshaidat MMD. A comprehensive clinical guide for Pneumocystis jirovecii pneumonia: a missing therapeutic target in HIV-uninfected patients. Expert Rev Respir Med [Internet]. 2022 [citado 09/10/2024]; 16(11-12):1167-1190. Disponible en: https://doi.org/10.1080/17476348.2022.2152332
DECLARACIÓN DE AUTORÍA
PFAT: Conceptualización, investigación, metodología, administración del proyecto, validación, redacción del borrador original, revisión, edición.
FDAB: Conceptualización, investigación, metodología, validación, redacción del borrador original, revisión, edición.
CONFLICTO DE INTERESES
Los autores declaran que no existen conflictos de intereses relacionados con este estudio
FINANCIACIÓN
Los autores no recibieron financiación para el desarrollo del presente estudio.
DISPONIBILIDAD DE DATOS
Los datos utilizados corresponden a los registros clínicos de pacientes ingresados en el Hospital Provincial "Gustavo Aldereguía Lima".