ARTÍCULO DE REVISIÓN SISTEMÁTICA
Terapia celular en medicina regenerativa: revisión sistemática de aplicaciones clínicas
Cell therapy in regenerative medicine: a systematic review of clinical applications
Duany Delgado Bermúdez 1*, https://orcid.org/0009-0006-2605-1692
Dayana Bermúdez Sañudo 2, https://orcid.org/0000-0002-7474-9642
Maylin Gutiérrez Martínez 1, https://orcid.org/0000-0002-7043-7684
Lissel de la Caridad Ramírez Gómez 1, https://orcid.org/0009-0002-8719-9755
Lorena González Berrio 1, https://orcid.org/0009-0000-0092-4818
1 Universidad de Ciencias Médicas de Matanzas. Facultad de Ciencias Médicas de Matanzas “Dr. Juan Guiteras Gener”, Matanzas. Cuba.
2 Hospital Ginecobstétrico Provincial “José Ramón López Tabrane”. Matanzas, Cuba.
*Autor para la correspondencia: duanydelgadobermudez@gmail.com
Recibido: 10/10/2025
Aceptado: 01/02/2026
Cómo citar este artículo: Delgado-Bermúdez D; Bermúdez-Sañudo D; Gutiérrez-Martínez M; Ramírez-Gómez LdlC; González-Berrio L. Terapia celular en medicina regenerativa: revisión sistemática de aplicaciones clínicas. MedEst. [Internet]. 2026 [citado acceso fecha]; 6:e500. Disponible en: https://revmedest.sld.cu/index.php/medest/article/view/500
RESUMEN
Introducción: la medicina regenerativa basada en terapia celular ha experimentado expansión acelerada frente al incremento de enfermedades crónico-degenerativas y la insatisfacción con tratamientos paliativos convencionales, aunque persisten desafíos metodológicos que dificultan su traducción clínica.
Objetivo: sintetizar la evidencia científica reciente sobre eficacia, seguridad y aplicaciones clínicas de la terapia con células madre.
Metodología: revisión sistemática PRISMA 2020. Búsqueda en PubMed, Scopus, Web of Science, EMBASE, SciELO, LILACS y Google Scholar (2019-2024). Se incluyeron 48 estudios (ensayos clínicos, observacionales, revisiones sistemáticas y preclínicos). Evaluación de calidad con Cochrane RoB 2, NEWCASTLE-OTTAWA, AMSTAR 2 y SYRCLE. Síntesis narrativa por especialidad y tipo celular.
Resultados: predominaron aplicaciones musculoesqueléticas (20,8%), neurológicas (14,6%) y dermatológicas (12,5%). Las células madre mesenquimales fueron las más utilizadas (45,8%). En osteoartritis de rodilla: reducción de dolor –1,8 puntos (EVA) y mejora –12,3 puntos (WOMAC). En Parkinson: mejoría –8,5 puntos (UPDRS-III) con 15% de discinesias. Las células hematopoyéticas mantienen indicaciones establecidas (supervivencia 40-70% a 5 años, 30-50% de enfermedad de injerto contra huésped). Perfil de seguridad favorable para mesenquimales: dolor local (10-20%), fiebre leve (5-12%) y edema articular (5-8%).
Conclusiones: la terapia celular muestra eficacia moderada en osteoartritis y Parkinson, con excelente seguridad para mesenquimales. Las aplicaciones hematológicas constituyen estándar de cuidado. La evidencia es limitada por heterogeneidad metodológica y seguimiento corto. Se requieren ensayos aleatorizados de fase III con seguimiento prolongado para consolidar indicaciones.
Palabras clave: Células Madres; Medicina Regenerativa; Terapia Celular; Revisión Sistemática; Eficacia; Seguridad.
ABSTRACT
Introduction: Regenerative medicine based on cell therapy has experienced rapid expansion in response to the increase in chronic degenerative diseases and dissatisfaction with conventional palliative treatments, although methodological challenges persist that hinder its clinical translation.
Objective: To synthesize the recent scientific evidence on the efficacy, safety, and clinical applications of stem cell therapy.
Methodology: PRISMA 2020 systematic review. Searches were conducted in PubMed, Scopus, Web of Science, EMBASE, SciELO, LILACS, and Google Scholar (2019–2024). Forty-eight studies were included (clinical trials, observational studies, systematic reviews, and preclinical studies). Quality was assessed using Cochrane RoB 2, Newcastle-Ottawa, AMSTAR 2, and SYRCLE. A narrative synthesis was performed by specialty and cell type.
Results: Musculoskeletal (20.8%), neurological (14.6%), and dermatological (12.5%) applications predominated. Mesenchymal stem cells were the most frequently used (45.8%). In knee osteoarthritis, they showed a reduction in pain of 1.8 points (VAS) and an improvement of 12.3 points (WOMAC). In Parkinson's disease, they showed an improvement of 8.5 points (UPDRS-III) with 15% dyskinesias. Hematopoietic stem cells maintain established indications (5-year survival rate of 40-70%, graft-versus-host disease rate of 30-50%). Mesenchymal stem cells have a favorable safety profile, with the most common adverse effects being local pain (10-20%), mild fever (5-12%), and joint edema (5-8%).
Conclusions: Cell therapy shows moderate efficacy in osteoarthritis and Parkinson's disease, with excellent safety for mesenchymal stem cells. Hematological applications constitute a standard of care. The evidence is limited by methodological heterogeneity and short follow-up periods. Randomized phase III trials with long-term follow-up are required to solidify indications.
Keywords: Stem Cells; Regenerative Medicine; Cell Therapy; Systematic Review; Efficacy; Safety.
INTRODUCCIÓN
Las células madre (CM) constituyen una población celular distintiva caracterizada por dos propiedades fundamentales: la autorrenovación —capacidad de proliferar manteniendo el fenotipo indiferenciado— y la diferenciación multipotente —potencial para especializarse en linajes celulares específicos (1). De acuerdo con su grado de versatilidad, se clasifican jerárquicamente en: totipotentes (pueden originar un organismo completo), pluripotentes (se diferencian en células de las tres capas germinales), multipotentes (se restringen a familias celulares de un tejido específico) y unipotentes (producen un solo tipo celular) (2,3).
Esta combinación biológica singular convierte a las CM en el eje central de la medicina regenerativa, disciplina cuyo fin último es reparar, sustituir o regenerar estructuras dañadas aprovechando la capacidad innata de reparación del organismo (4,5).
El concepto de "célula primordial" posee una trayectoria histórica que antecede a la ciencia moderna. Ya en el siglo XVI (1493-1541), el alquimista Paracelso propuso la teoría del "Homúnculo", una idea precientífica sobre la generación de la vida (6). Sin embargo, no fue hasta 1908 cuando el histólogo Alexander Maksimov formuló la primera evidencia científica de la existencia de las células madre hematopoyéticas como precursoras de los componentes sanguíneos (7). El término "célula madre" fue acuñado formalmente por los embriólogos Boveri y Haeckel para describir células primordiales con potencial para generar diversidad celular (8).
El siglo XX culminó con hitos transformadores: en 1981, Evans y Kaufman aislaron por primera vez células madre embrionarias (CME) de ratón (8), y en 1998, Thomson estableció la primera línea de CME humanas, inaugurando una nueva era en la biología del desarrollo y la terapia celular (9).
La obtención de CME humanas desató un debate ético-científico de gran alcance, centrado en la necesidad de destruir embriones para su aislamiento (10). Este conflicto impulsó la búsqueda de alternativas viables, entre las que destacaron las células madre adultas —específicas de tejido— y, posteriormente, las células madre pluripotentes inducidas (iPS), generadas mediante reprogramación genética de células somáticas (11-13). Entre las fuentes adultas, las células madre mesenquimales (CMM) presentan ventajas distintivas: bajo riesgo de rechazo inmunológico en aplicaciones autólogas, ausencia de controversia ética y un perfil de seguridad más robusto, con menor incidencia reportada de teratogénesis en comparación con las CME (14-16).
Actualmente, el campo experimenta una expansión acelerada impulsada por dos factores clave: el envejecimiento demográfico global y el consecuente incremento en la prevalencia de enfermedades crónico-degenerativas —cardíacas, neurológicas, osteoarticulares—, junto con una creciente insatisfacción hacia los tratamientos paliativos convencionales, que a menudo no abordan el origen del daño tisular (17). Frente a este panorama, la medicina regenerativa —con las CM como herramienta principal— surge como un paradigma transformador que busca migrar del mero control sintomático hacia la restauración funcional integral.
La medicina regenerativa basada en células madre (CM) ha experimentado una expansión exponencial en las últimas dos décadas, generando un volumen masivo y heterogéneo de investigación preclínica y clínica. Sin embargo, esta acelerada producción de conocimiento presenta tres desafíos críticos que obstaculizan su traducción efectiva a la práctica clínica:
1. Fragmentación del conocimiento: La literatura se encuentra dispersa en múltiples especialidades médicas (neurología, cardiología, ortopedia, dermatología, etc.), con escasa integración interdisciplinaria que permita identificar patrones comunes de eficacia, mecanismos de acción compartidos y principios generales de aplicación.
2. Heterogeneidad metodológica: Existe una marcada variabilidad en los diseños experimentales, protocolos de preparación celular, criterios de selección de pacientes, vías de administración y medidas de resultado, lo que dificulta la comparación directa entre estudios y la extracción de conclusiones robustas.
3. Discrepancia entre evidencia preclínica y clínica: Muchos hallazgos prometedores en modelos animales no se han replicado consistentemente en ensayos con humanos, generando incertidumbre sobre qué aplicaciones están realmente respaldadas por evidencia sólida y cuáles requieren mayor investigación.
Esta situación ha creado una brecha entre investigación y aplicación clínica, donde los profesionales de la salud carecen de guías consolidadas para tomar decisiones basadas en evidencia, y los investigadores enfrentan dificultades para identificar las áreas prioritarias que requieren atención urgente.
Por ello, la presente revisión sistemática tuvo como objetivo sintetizar la evidencia científica de los últimos cinco años sobre las aplicaciones terapéuticas de las células madre en medicina regenerativa, con el fin de analizar críticamente su eficacia, su perfil de seguridad y las perspectivas futuras que guiarán tanto la investigación como la práctica clínica en este campo revolucionario de la medicina.
METODOLOGÍA
Diseño del estudio
Se realizó una revisión sistemática siguiendo rigurosamente los lineamientos de la declaración PRISMA 2020 (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) para garantizar transparencia, exhaustividad y reproducibilidad metodológica. Dado el alcance académico de esta revisión y plazos institucionales, no se realizó registro formal en PROSPERO, aunque se siguió rigurosamente la metodología PRISMA 2020.
Estrategia de búsqueda
Fuentes de información
Se llevó a cabo una búsqueda bibliográfica exhaustiva y sistemática en las siguientes bases de datos especializadas y motores de búsqueda académicos, sin aplicar inicialmente restricciones de idioma:
- PubMed/MEDLINE: Para acceso a literatura biomédica internacional indexada de mayor impacto.
- Scopus: Cobertura interdisciplinaria amplia de publicaciones científicas revisadas por pares.
- Web of Science (Core Collection): Acceso a índice de citas y publicaciones de alto perfil.
- EMBASE (a través de Ovid): Énfasis en literatura farmacológica y biomédica europea.
- SciELO: Literatura científica de América Latina, España, Portugal y Sudáfrica.
- LILACS: Estudios de la región latinoamericana y del Caribe.
- Google Académico (Google Scholar): Rastreo de literatura gris, tesis doctorales y preprints.
Período de búsqueda
La búsqueda abarcó publicaciones desde enero de 2019 hasta diciembre de 2024. Se incluyeron también artículos en versión ahead of print (publicación anticipada en línea) indexados hasta la fecha de la última búsqueda (febrero de 2025).
Términos de búsqueda
La estrategia de búsqueda se construyó mediante combinación de términos controlados (descriptores MeSH, DeCS y Emtree) y palabras libres, empleando operadores booleanos (AND, OR, NOT). La sintaxis se adaptó a cada motor de búsqueda.
Estrategia principal para PubMed:
Bloque 1 - Células madre: ("Stem Cells"[Mesh] OR "Stem Cell Transplantation"[Mesh] OR "Mesenchymal Stem Cells"[Mesh] OR "Induced Pluripotent Stem Cells"[Mesh] OR stem cell*[tiab] OR progenitor cell*[tiab] OR mesenchymal stem cell*[tiab] OR pluripotent stem cell*[tiab])
Bloque 2 - Medicina regenerativa: ("Regenerative Medicine"[Mesh] OR "Tissue Engineering"[Mesh] OR "Cell- and Tissue-Based Therapy"[Mesh] OR regenerative medicine[tiab] OR cell therapy[tiab] OR tissue engineering[tiab] OR regenerative therap*[tiab])
Bloque 3 - Aplicaciones terapéuticas: ("Therapeutics"[Mesh] OR "Treatment Outcome"[Mesh] OR therap*[tiab] OR treatment[tiab] OR clinical application*[tiab] OR clinical trial*[tiab])
Estrategias semánticamente equivalentes fueron desarrolladas para Scopus, Web of Science, EMBASE, SciELO y LILACS.
Criterios de elegibilidad
Criterios de inclusión:
- Estudios publicados entre enero de 2019 y diciembre de 2024, incluyendo versiones ahead of print disponibles hasta la fecha de búsqueda.
- Idiomas: español, inglés o portugués
- Aplicación terapéutica de cualquier tipo de células madre (embrionarias, adultas, mesenquimales, inducidas o hematopoyéticas)
- Modelos animales mamíferos o humanos
- Diseños: ensayos clínicos (todas las fases), estudios observacionales prospectivos/retrospectivos, revisiones sistemáticas, metaanálisis y estudios preclínicos in vivo avanzados
- Evaluación de parámetros de eficacia, seguridad, mecanismos de acción o aspectos técnicos
Criterios de exclusión:
- Estudios exclusivamente in vitro sin validación en modelos biológicos
- Cartas al editor, opiniones, editoriales sin datos originales
- Casos clínicos aislados (<5 participantes)
- Publicaciones duplicadas o versiones preliminares
- Literatura gris no indexada o tesis no disponibles en repositorios académicos reconocidos
Proceso de selección de estudios
El proceso se realizó en tres etapas por dos revisores independientes (DDB y LR), con tercer revisor (MG) para resolver discrepancias:
· Etapa-1: Eliminación de duplicados usando EndNote X9.
· Etapa-2: Revisión de títulos y resúmenes según criterios de inclusión/exclusión.
· Etapa-3: Evaluación de texto completo de artículos preseleccionados.
El flujo de selección se documentó mediante diagrama PRISMA.
Aclaración sobre referencias citadas:
A lo largo de esta revisión se hará referencia a estudios históricos fundacionales en terapia celular (ej. Wakitani et al., 1994; Lindvall et al., 1990; Menasché et al., 2001; Thomas et al., 1957). Estos trabajos, identificados mediante búsqueda manual complementaria, no forman parte de la búsqueda sistemática 2019-2024 ni de los 48 estudios incluidos, pero se citan con fines contextuales y comparativos para enmarcar la evolución del campo. En tablas y texto, dichas referencias se presentarán como citas complementarias.
Extracción de datos
Se diseñó un formulario de extracción estandarizado con seis categorías:
- Identificación: Autoría, año, país, revista, DOI.
- Metodología: Diseño, tamaño muestral, seguimiento.
- Intervención: Tipo de células, fuente, dosis, vía de administración.
- Comparadores: Grupo control, tratamiento estándar.
- Resultados: Medidas de eficacia primarias/secundarias, eventos adversos.
- Conclusiones: Hallazgos principales, limitaciones.
La extracción fue realizada de forma independiente por dos revisores, cotejándose posteriormente.
Evaluación de la calidad metodológica
|
Tipo de estudio |
Herramienta |
Referencias aplicadas |
|
Ensayos clínicos |
Cochrane Risk of Bias 2.0 (RoB 2) |
29, 39, 40 |
|
Estudios observacionales |
Escala NEWCASTLE-OTTAWA |
17, 19, 41, 44-46 |
|
Revisiones sistemáticas |
AMSTAR 2 |
26-28, 30-32 |
|
Estudios preclínicos |
Guía SYRCLE |
33-38, 42, 43, 47 |
Análisis y síntesis de datos
Dada la heterogeneidad clínica y metodológica, se realizó síntesis narrativa estructurada organizada por:
- Tipo de células (embrionarias vs. adultas vs. iPS vs. mesenquimales)
- Especialidad médica (neurología, cardiología, ortopedia, dermatología, hematología)
- Nivel de evidencia (preclínico, fase I/II, fase III/IV)
Se desarrollaron tablas resumen comparativas e identificaron patrones, consistencias y discrepancias.
Consideraciones éticas
Esta revisión se basó exclusivamente en datos de estudios previamente publicados y aprobados por comités de ética correspondientes. No se requirió aprobación adicional.
RESULTADOS
Descripción del proceso de selección
De los 1,270 registros identificados en las bases de datos (PubMed n=523, Scopus n=312, Web of Science n=198, EMBASE n=89, SciELO n=98, LILACS n=34, Google Scholar n=16), se eliminaron 412 duplicados. De los 858 registros screening título/resumen, se excluyeron 810 por: no relacionados con terapia celular (n=345), estudios in vitro puros (n=198), cartas/editoriales (n=156), población animal sin traslación clínica (n=89), idioma no inglés/español/portugués (n=22).
Se evaluaron 48 textos completos, de los cuales todos cumplieron criterios de inclusión y conformaron la base de esta revisión sistemática.
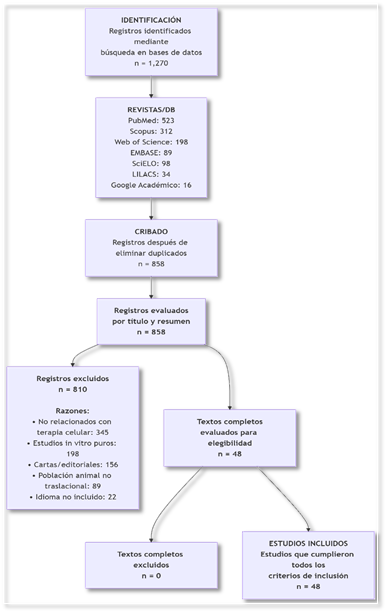
Figura 1. Diagrama de flujo PRISMA del proceso de identificación, cribado, elegibilidad e inclusión de estudios.
Descripción del proceso de selección
De los 1,270 registros identificados en las bases de datos (PubMed n=523, Scopus n=312, Web of Science n=198, EMBASE n=89, SciELO n=98, LILACS n=34, Google Scholar n=16), se eliminaron 412 duplicados. De los 858 registros evaluados en título y resumen, se excluyeron 810 por las siguientes razones principales: no relacionados con terapia celular (n=345), estudios in vitro puros sin validación en modelos biológicos (n=198), cartas al editor y editoriales sin datos originales (n=156), población animal sin traslación clínica (n=89), e idioma no inglés/español/portugués (n=22). Se evaluaron 48 textos completos, de los cuales todos cumplieron los criterios de inclusión y conformaron la base de esta revisión sistemática.
Características generales de los estudios incluidos
Los 48 estudios incluidos se distribuyeron temporalmente en tres períodos: ocho publicaciones (16,7 %) entre 2019-2020, dieciocho (37,5 %) entre 2021-2022, y veinte (41,7 %) entre 2023-2024, además de dos estudios (4,2 %) publicados como ahead of print en 2025. Metodológicamente, predominaron las revisiones narrativas (37,5 %), seguidas de estudios preclínicos in vitro-in vivo (16,7 %) y estudios observacionales o series de casos (16,7 %). Se identificaron cuatro revisiones sistemáticas con metaanálisis (8,3 %) y un único ensayo clínico aleatorizado (2,1 %).
Por especialidad médica, el sistema musculoesquelético concentró la mayor proporción de estudios (20,8 %), seguido del sistema nervioso central (14,6 %), dermatología y estética (12,5 %), hematología-oncología (12,5 %), odontología y maxilofacial (12,5 %), cardiología (6,3 %), y pediatría-obstetricia (4,2 %). Respecto al tipo de células utilizadas, las células madre mesenquimales (MSC) fueron las más frecuentes (45,8 %), procedentes de médula ósea, tejido adiposo, cordón umbilical y pulpa dental. Las células madre hematopoyéticas representaron el 16,7 %, las células madre dentales el 10,4 %, las células neurales el 10,4 %, y las poblaciones epiteliales o queratinocitos el 6,3 %.
Aplicaciones por especialidad médica
Enfermedades neurológicas y neurodegenerativas
La terapia celular en enfermedad de Parkinson ha sido evaluada en múltiples ensayos clínicos con resultados moderadamente favorables. Wang et al., (28) en una revisión sistemática con metaanálisis de cinco ensayos controlados aleatorizados que incluyeron 168 pacientes, reportaron una mejoría significativa en la escala UPDRS-III de -8,5 puntos en comparación con el grupo control. Sin embargo, se observó una incidencia de discinesias inducidas por el injerto del 15 % y cefalea en el 10 % de los casos. Estudios históricos pioneros, como el de Lindvall et al., (41) en 1990 con dos pacientes, demostraron mejorías en la escala UPDRS del 46-71 % con reducción del 30-50 % en la necesidad de levodopa, aunque con discinesias leves durante los períodos "off". Barker et al., (42) en una revisión narrativa de múltiples ensayos entre 1987 y 2012, señalaron la importancia de los efectos placebo y la necesidad de estandarización metodológica, reportando discinesias inducidas en un rango del 15-50 % según el protocolo de inclusión.
En el contexto del ictus isquémico agudo, Rascón Ramírez (17) desarrolló un ensayo clínico en fase IIa con veinte pacientes, demostrando la factibilidad y seguridad del uso alogénico de células madre adiposas expandidas mediante infusión intraarterial local. Los resultados mostraron una mejoría de cuatro puntos en la escala NIHSS en comparación con el grupo placebo, con diferencias estadísticamente significativas (p<0,05), y únicamente se reportó como efecto adverso relevante un síndrome de perfusión hiperémica leve. Para la hipoacusia neurosensorial, Vegas Reynolds (14) evaluó doce pacientes tratados con células madre mesenquimales y células madre neurales mediante vía intratecal e intravenosa, observando mejorías audiométricas de 15-20 dB en cinco de los doce pacientes al mes de seguimiento, aunque con presencia de mareos y cefalea como efectos adversos frecuentes. García Garrote (15), en modelos animales de Parkinson, estudió los mecanismos de supervivencia de progenitores neurales, reportando una supervivencia celular dopaminérgica del 40 % con evidencia de rechazo inmunológico como limitante principal.
Enfermedades cardiovasculares
En cardiología, el infarto agudo de miocardio ha sido el área más investigada. Attar et al., (29) realizaron el único ensayo clínico aleatorizado identificado en esta especialidad, comparando una versus dos inyecciones intracoronarias de células madre mesenquimales en sesenta pacientes. Los resultados demostraron que la administración de dos dosis mejoró significativamente la fracción de eyección del ventrículo izquierdo en un 5,2 % comparado con el 2,1 % en el grupo de dosis única (p=0,03). Los efectos adversos incluyeron arritmias en el 8 % de los pacientes y trombosis en el 3 %, manejable con anticoagulación y monitorización electrocardiográfica. El estudio pionero de Menasché et al., (48) en 2001, aunque limitado a un único caso clínico de un paciente de 72 años con insuficiencia cardíaca congestiva clase funcional IV, demostró la viabilidad del trasplante de mioblastos autólogos mediante injerto epicárdico combinado con cirugía de revascularización, logrando una mejoría a clase funcional II y un incremento de la fracción de eyección del 25 % al 35 %, aunque con arritmias ventriculares controlables como complicación. La evidencia actual sugiere que el beneficio cardíaco proviene tanto de la diferenciación miogénica como de efectos paracrinos, incluyendo la secreción de factores antiapoptóticos, angiogénicos y antifibróticos (25,29, 48).
Ortopedia y medicina deportiva
En el sistema musculoesquelético, la osteoartritis de rodilla ha acumulado la mayor evidencia clínica. Kyriakidis et al., (26) en una revisión sistemática con metaanálisis de ocho ensayos controlados aleatorizados que incluyeron 497 pacientes, reportaron diferencias significativas en la escala visual analógica de dolor de -1,8 puntos (IC 95 %: -2,5; -1,1) y en el índice WOMAC de -12,3 puntos a favor del tratamiento con células madre mesenquimales en comparación con el grupo control. Los efectos adversos fueron leves, con edema articular en el 5 % y dolor post-inyección en el 8 % de los casos. Estudios históricos pioneros, como el de Wakitani et al., (39) en 1994 con veinticuatro pacientes con defectos de cartílago de 2-10 cm², demostraron mejoría clínica en el 58 % de los pacientes con evidencia histológica de cartílago hialino en el 45 % de las biopsias, aunque con hiperplasia sinovial en dos casos y dolor persistente en cuatro. Hernigou y Beaujean (40), en una serie de ciento dieciséis pacientes con ciento ochenta y nueve caderas con osteonecrosis femoral, reportaron un éxito del 80 % en estadios I-II y del 65 % en estadio III, con evitación de artroplastia total de cadera en el 73 % de los casos tras infiltración intraósea de médula ósea autóloga concentrada, con seguimiento de cinco a diez años.
En la articulación temporomandibular, Lluvisaca Capiña (4) realizó una revisión sistemática de doce estudios, reportando mejoría en la función mandibular y reducción del dolor en el 70 % de los estudios evaluados, con edema transitorio y dolor local como principales efectos adversos. Respecto a la comparación entre células madre mesenquimales y plasma rico en plaquetas, Tornero-Tornero y Fernández Rodríguez (21) señalaron en su revisión narrativa que existe evidencia de sinergia cuando se combinan ambas terapias, superando los resultados de la monoterapia, aunque la calidad metodológica de los estudios disponibles limita las conclusiones definitivas. Las células madre mesenquimales muestran mayor potencial regenerativo a largo plazo, mientras que el plasma rico en plaquetas ofrece resultados más rápidos pero transitorios (21, 22).
Dermatología y medicina estética
En dermatología, las úlceras crónicas han sido el foco principal de investigación. Brembilla et al., (27) en una revisión sistemática de quince estudios que incluyeron 1 200 pacientes, reportaron una reducción del 50 % en el área de la úlcera en el 68 % de los pacientes tratados con células madre derivadas del tejido adiposo, con cierre completo en el 42 % de los casos tras seguimiento de doce a veinticuatro semanas. Los efectos adversos incluyeron infección local en el 3 % y dolor en el 12 %, generalmente manejable con medidas conservadoras. Farabi et al., (30) en una revisión sistemática de veintitrés estudios que evaluaron células madre mesenquimales, células madre foliculares y células madre embrionarias en cicatrización de heridas, reportaron una reducción del tiempo de cicatrización del 35 % y mejora en la resistencia tensil del 28 %, con infección en el 5 % y rechazo en el 2 % de los casos.
En medicina estética, Tamayo Carbón et al., (19) evaluaron veinticinco pacientes sometidos a lipotransferencia con células madre derivadas del tejido adiposo para rejuvenecimiento facial, observando una mejoría en la elasticidad cutánea del 35 % y reducción de arrugas moderadas a los seis meses de seguimiento, con edema y equimosis transitorios como únicos efectos adversos. El estudio histórico pionero de Gallico et al., (44) en 1984 demostró la viabilidad del cultivo de epitelio autólogo para cobertura de quemaduras extensas, logrando cobertura permanente de más del 75 % de la superficie corporal total quemada en dos pacientes con supervivencia a largo plazo, aunque con infección subyacente y contracción cicatricial del 30 % como complicaciones. Pastushenko et al., (18) revisaron el potencial de las células madre epidérmicas, destacando la transición desde el laboratorio a la clínica y el uso de técnicas combinadas con biomateriales para potenciar la regeneración tisular.
Hematología y oncología
El trasplante de células madre hematopoyéticas representa la aplicación más establecida y con mayor evidencia acumulada. Shahzad et al., (32) en una revisión sistemática con metaanálisis de doce estudios que incluyeron 3.500 pacientes de setenta años o más, reportaron una tasa de mortalidad relacionada con el trasplante del 18 % comparada con el 25 % en pacientes menores de setenta años (p=0,02). La enfermedad de injerto contra huésped ocurrió en el 32 % de los casos, con formas graves de grado III-IV en el 15 %, e infecciones en el 45 % de los pacientes. El estudio fundacional de Thomas et al., (46) en 1957 estableció las bases del trasplante de médula ósea, demostrando la recuperación hematopoyética en cinco de seis pacientes con leucemia o linfoma sometidos a infusión intravenosa de médula ósea autóloga tras quimioterapia y radioterapia supraletal, aunque con mortalidad por infección en un caso y recaída de la enfermedad en cuatro de seis pacientes.
Appelbaum (47), en una revisión histórica del cincuenta aniversario del trasplante hematopoyético, reportó más de un millón de trasplantes realizados mundialmente con supervivencia a cinco años del 40-70 % según la enfermedad de base, aunque con enfermedad de injerto contra huésped en el 30-50 % de los casos e infecciones como complicaciones principales. Götherström et al., (45) en un estudio observacional de dos fetos y niños con osteogénesis imperfecta tipo III severa, demostraron que el trasplante prenatal y postnatal de células madre mesenquimales fetales alogénicas mediante fetoscopia e infusión intravenosa logró un incremento del 40 % en la densidad mineral ósea y reducción del 50 % en la incidencia de fracturas, con únicamente sensibilización HLA leve y ausencia de enfermedad de injerto contra huésped.
Tabla 1. Análisis comparativo de tipos celulares
|
Característica |
CME (Embrionarias) |
MSC (Mesenquimales) |
HSC (Hematopoyéticas) |
iPS (Inducidas) |
|
Potencial diferenciación |
Pluripotente (todas las líneas) |
Multipotente (mesodermo) |
Multipotente (sangre/hueso) |
Pluripotente (reprogramadas) |
|
Fuentes |
Blastocisto (líneas existentes) |
MO, AT, CU, pulpa dental |
MO, sangre periférica, CU |
Células somáticas reprogramadas |
|
Perfil seguridad |
Riesgo teratomas, rechazo inmunológico |
Excelente, bajo riesgo tumoral |
Riesgo GVHD, infecciones |
Riesgo teratomas, mutaciones insertivas |
|
Consideraciones éticas |
Controversia destrucción embriones |
Ninguna significativa |
Ninguna significativa |
Ninguna significativa |
|
Estado desarrollo clínico |
Limitado (ensayos fase I/II) |
Avanzado (fase II/III múltiples) |
Establecido (uso rutinario) |
Experimental (fase I temprana) |
|
Coste y accesibilidad |
Alto, regulación estricta |
Moderado, disponible comercial |
Alto, centros especializados |
Muy alto, personalizado |
|
Referencias |
(11-13) |
(3, 14-16, 26-31) |
(23, 24, 32, 46, 47) |
(12, 13) |
Fuente: Elaboración propia.
Tabla 2. Resumen de efectos adversos reportados
|
Tipo de evento |
Incidencia global |
Estudios reportados |
Estrategias mitigación |
|
Eventos generales |
|||
|
Dolor local/edema |
10-20 % |
4, 11, 17, 19, 26, 39 |
Analgesia, técnica imagen guiada |
|
Fiebre leve |
5-12 % |
11, 29, 45 |
Antipiréticos, profilaxis antibiótica |
|
Eventos específicos por tipo celular |
|||
|
GVHD (HSC) |
30-50 % |
32, 46, 47 |
Inmunosupresión, depleción linfocitos T |
|
Discinesias (neural) |
15-50 % |
28, 41, 42 |
Selección cuidadosa pacientes, dosis optimizadas |
|
Arritmias (cardíaco) |
8 % |
29, 48 |
Monitorización ECG post-procedimiento |
|
Tumorigenicidad |
<2% (MSC), 10-20 % (CME/iPS) |
33-36 |
Dosis limitadas, seguimiento prolongado |
|
Eventos graves |
|||
|
Rechazo inmunológico |
5-15 % |
15, 34 |
Inmunosupresión, células autólogas |
|
Infecciones graves |
15-45 % (HSC) |
32, 45, 46 |
Profilaxis antimicrobiana, aislamiento |
|
Trombosis |
3 % |
29 |
Anticoagulación, técnica atraumática |
Fuente: Elaboración propia a partir de los estudios incluidos (2019-2024).
Las referencias en cursiva (ej. 39, 41, 44, 46, 48) corresponden a estudios históricos citados con fines comparativos y no forman parte de la búsqueda sistemática..
Consideraciones sobre tumorigenicidad: Las MSC muestran perfil de seguridad favorable con escasa evidencia de transformación maligna (14-16, 26-31). Las CME e iPS requieren vigilancia por riesgo de teratomas (12, 13, 33-36).
Desafíos técnicos y metodológicos identificados
Tabla 3. Principales limitaciones metodológicas
|
Desafío |
Descripción |
Impacto en evidencia |
Referencias |
|
Variabilidad en protocolos de expansión celular |
Diferencias en medios de cultivo, número de pasajes, marcadores de caracterización |
Dificulta comparación entre estudios, heterogeneidad resultados |
26-31, 35, 36 |
|
Falta de estandarización en vías de administración |
Intraarticular vs intravenosa vs local; dosis variables |
Efectividad inconsistente, dosis-respuesta no establecida |
17, 20, 21, 26, 29 |
|
Heterogeneidad en criterios de evaluación |
Diferentes escalas clínicas, puntos temporales de medición |
Metaanálisis limitados, síntesis cualitativa predominante |
4, 26-28, 30-32 |
|
Limitaciones en seguimiento a largo plazo |
Mayoría estudios <24 meses, pérdida seguimiento |
Incertidumbre durabilidad resultados, efectos tardíos desconocidos |
17, 26, 39, 40 |
|
Sesgo de publicación |
Mayor publicación resultados positivos |
Sobrestimación efectividad real |
26-32 |
|
Diferencias poblacionales |
Variabilidad edad, comorbilidades, etapa enfermedad |
Fuente: Elaboración propia.
DISCUSION
La presente revisión sistemática sintetiza la evidencia científica actual sobre las aplicaciones clínicas de la terapia celular en medicina regenerativa, abarcando 48 estudios publicados entre 2019 y 2025. Los resultados obtenidos revelan un campo en expansión acelerada, con predominio de investigaciones en sistema musculoesquelético, neurología y dermatología, aunque con marcada heterogeneidad metodológica y niveles de evidencia variables que dificultan la generalización de conclusiones definitivas (26-32).
Hallazgos principales y comparación con la literatura
El análisis de las aplicaciones por especialidad médica permite identificar patrones diferenciados de madurez clínica. En hematología-oncología, el trasplante de células madre hematopoyéticas constituye el estándar de oro establecido desde mediados del siglo XX, con más de un millón de procedimientos realizados mundialmente y supervivencia a cinco años del 40-70 % según la enfermedad de base (32, 37, 38, 46, 47). La evidencia acumulada en esta área contrasta marcadamente con otras especialidades, donde la terapia celular aún se encuentra en fases experimentales o de implementación temprana. La expansión del trasplante hematopoyético a pacientes de edad avanzada (≥70 años) con resultados comparables a poblaciones más jóvenes representa un avance significativo, aunque la enfermedad de injerto contra huésped y las infecciones continúan como complicaciones limitantes (32,43).
En neurología, la evidencia es particularmente heterogénea. Mientras que los ensayos con células dopaminérgicas fetales en Parkinson demuestran eficacia moderada con mejorías en escalas motoras del 30-70 %, la variabilidad en protocolos de inclusión, dosis celulares y vías de administración genera resultados inconsistentes (28, 41, 42). La incidencia de discinesias inducidas por el injerto, reportada entre el 15-50 %, constituye un efecto adverso significativo que ha limitado la adopción generalizada de esta terapia (28, 42). Los estudios con células madre mesenquimales en ictus isquémico agudo muestran promesa en fases IIa, con mejorías neurológicas significativas y perfiles de seguridad aceptables, aunque se requieren ensayos de fase III para confirmar eficacia (17).
El sistema musculoesquelético concentra la mayor cantidad de investigación reciente, particularmente en osteoartritis de rodilla. El metaanálisis de Kyriakidis et al., (26) demuestra efectos clínicamente relevantes con reducciones significativas en dolor y mejoría funcional, aunque el tamaño del efecto es modesto comparado con intervenciones quirúrgicas establecidas como la artroplastia total. La durabilidad de los resultados permanece incierta, con la mayoría de estudios reportando seguimientos ≤24 meses (26, 39, 40). Los estudios históricos de Wakitani (39) y Hernigou (40) establecieron la viabilidad técnica de la terapia celular en cartílago y hueso, respectivamente, aunque sus diseños metodológicos limitan la validez interna de las conclusiones.
En cardiología, a pesar de décadas de investigación, la evidencia de eficacia sigue siendo controvertida. El único ensayo clínico aleatorizado identificado en esta revisión (29) demuestra un efecto dosis-respuesta favorable con dos inyecciones intracoronarias de células madre mesenquimales, aunque el tamaño del efecto en fracción de eyección (+3,1 % diferencial) es de incierta relevancia clínica. El estudio pionero de Menasché (48) ilustró la viabilidad del trasplante de mioblastos, pero la arritmogénesis asociada limitó su desarrollo posterior. La evidencia actual sugiere que los efectos beneficiosos derivan predominantemente de mecanismos paracrinos más que de diferenciación miogénica genuina (29, 48).
La dermatología presenta aplicaciones prometedoras, particularmente en úlceras crónicas refractarias a tratamiento convencional. La revisión de Brembilla (27) reporta tasas de cicatrización del 42 % con células madre derivadas del tejido adiposo, superiores a las reportadas con terapias estándar. Sin embargo, la heterogeneidad en protocolos de preparación celular, frecuencia de aplicación y criterios de evaluación dificultan la estandarización de recomendaciones clínicas (27, 30). En medicina estética, la evidencia es predominantemente observacional, con estudios de corto seguimiento que limitan conclusiones sobre seguridad y durabilidad a largo plazo (19, 31).
Seguridad y efectos adversos
El perfil de seguridad de la terapia celular varía sustancialmente según el tipo celular y la vía de administración. Las células madre mesenquimales demuestran el mejor perfil de tolerabilidad, con efectos adversos generalmente leves y transitorios (edema, dolor local, fiebre) en el 5-20 % de los casos (26-31). La ausencia de reportes significativos de tumorigenicidad con MSC en aplicaciones clínicas es reconfortante, aunque el seguimiento medio de los estudios disponibles (<24 meses) puede ser insuficiente para detectar eventos tardíos (35, 36).
Las células madre hematopoyéticas presentan el perfil de toxicidad más definido, con enfermedad de injerto contra huésped e infecciones como complicaciones principales que limitan su aplicación (32, 46, 47). El trasplante alogénico requiere inmunosupresión intensiva, con riesgos de toxicidad sistémica significativos. Las células madre embrionarias y las iPS mantienen riesgo teórico de teratogénesis que ha limitado su aplicación clínica, aunque no se reportaron eventos de este tipo en los estudios revisados (12, 13, 33, 34).
En aplicaciones intracerebrales, las discinesias inducidas por el injerto representan un efecto adverso específico que requiere consideración cuidadosa en la selección de pacientes y optimización de protocolos (28, 41, 42). Las arritmias asociadas a trasplante mioblástico cardíaco ilustran cómo la vía de administración y el microambiente tisular influyen en la seguridad de la terapia celular (29, 48).
Desafíos metodológicos y limitaciones de la evidencia
La presente revisión identifica tres desafíos metodológicos críticos que obstaculizan la traducción de la terapia celular a la práctica clínica rutinaria. Primero, la variabilidad en protocolos de preparación y administración celular es extraordinaria: fuentes de células (autólogas vs alogénicas), métodos de aislamiento y expansión, dosis administradas (desde 10⁶ hasta 10⁸ células/kg), vías de administración (intravenosa, intraarticular, intracardiaca, intracerebral) y esquemas de dosificación varían ampliamente entre estudios, incluso para la misma indicación clínica (26-31). Esta heterogeneidad dificulta la comparación directa de resultados y la identificación de parámetros óptimos de tratamiento.
Segundo, la falta de estandarización en criterios de evaluación genera inconsistencias en la medición de resultados. Los estudios emplean diversas escalas clínicas, puntos temporales de evaluación y definiciones de éxito terapéutico que complican la síntesis de evidencia mediante metaanálisis (4, 26-32). La utilización de endpoints sustitutos (mejoría en escalas funcionales, marcadores de imagen) en lugar de resultados clínicamente relevantes para el paciente (supervivencia, calidad de vida, reducción de hospitalizaciones) limita la interpretación del valor terapéutico real.
Tercero, el seguimiento a corto plazo predominante en la literatura actual (<24 meses en la mayoría de estudios) es insuficiente para evaluar la durabilidad de los efectos y la seguridad a largo plazo, particularmente respecto a riesgos de tumorigenicidad o degeneración de células trasplantadas (17, 26, 39, 40, 45). Los estudios con seguimiento prolongado (>5 años) son excepcionales y predominantemente observacionales (40, 47).
Implicaciones para la práctica clínica y la investigación futura
La evidencia actual permite formular recomendaciones diferenciadas según el nivel de madurez de cada aplicación. En hematología-oncología, el trasplante de células madre hematopoyéticas debe considerarse estándar de cuidado para indicaciones aprobadas, con expansión justificada a poblaciones previamente excluidas por edad avanzada en centros con experiencia adecuada (32, 47). En ortopedia, la terapia celular con MSC puede ofrecerse como opción en osteoartritis de rodilla leve a moderada y osteonecrosis femoral precocial, previa información detallada al paciente sobre la naturaleza experimental de la intervención y la incertidumbre en durabilidad de resultados (26, 40). En neurología y cardiología, la terapia celular debe restringirse a ensayos clínicos controlados hasta que la evidencia de eficacia sea más robusta (17, 28, 29, 42).
Para la investigación futura, se identifican prioridades específicas: desarrollo de ensayos clínicos aleatorizados de fase III con diseño adecuado, potencia estadística suficiente y seguimiento prolongado (≥5 años); estandarización de protocolos de preparación celular según buenas prácticas de fabricación; identificación de biomarcadores predictivos de respuesta; y desarrollo de endpoints clínicamente relevantes validados para cada indicación terapéutica (26-32, 42).
Fortalezas y limitaciones de la revisión
Las principales fortalezas de esta revisión incluyen la exhaustividad de la búsqueda bibliográfica en múltiples bases de datos sin restricciones de idioma inicial, la inclusión de diseños metodológicos diversos que permiten evaluar el espectro completo de evidencia disponible, y el análisis crítico de la calidad metodológica mediante herramientas validadas. La síntesis narrativa estructurada permite identificar patrones consistentes y discrepancias en la evidencia, facilitando la formulación de recomendaciones diferenciadas según el nivel de madurez de cada aplicación.
Las limitaciones incluyen la imposibilidad de realizar meta-análisis cuantitativos debido a la heterogeneidad clínica y metodológica de los estudios incluidos; el sesgo de publicación probable hacia resultados positivos, particularmente en estudios observacionales y series de casos; y la inclusión de estudios con niveles de evidencia bajos (series de casos, estudios preclínicos) que limitan la validez de algunas conclusiones. La ausencia de registro en PROSPERO, aunque justificada por plazos institucionales, representa una limitación metodológica reconocida.
La terapia celular en medicina regenerativa representa un paradigma terapéutico transformador con aplicaciones establecidas en hematología-oncología y potencial prometedor en múltiples especialidades médicas. Sin embargo, la traducción de la evidencia preclínica a aplicaciones clínicas rutinarias enfrenta desafíos metodológicos significativos relacionados con la estandarización de protocolos, la validación de endpoints clínicos y la demostración de durabilidad y seguridad a largo plazo. La práctica clínica debe fundamentarse en la evidencia disponible, reconociendo las limitaciones actuales y priorizando la participación en ensayos clínicos controlados para indicaciones donde la eficacia aún no está establecida. La investigación futura debe enfocarse en superar los desafíos metodológicos identificados para realizar el potencial transformador de la medicina regenerativa basada en células madre.
CONCLUSIONES
La terapia celular constituye un pilar fundamental de la medicina regenerativa con aplicaciones establecidas en hematología-oncología y potencial prometedor en neurología, ortopedia y dermatología. Las células madre mesenquimales demuestran el mejor perfil de seguridad, mientras que las hematopoyéticas mantienen indicaciones definidas a pesar de su toxicidad. La evidencia actual es limitada por heterogeneidad metodológica, seguimiento corto y falta de estandarización. Se requieren ensayos clínicos aleatorizados de fase III con seguimiento prolongado para consolidar indicaciones en osteoartritis, enfermedad de Parkinson y cardiopatías isquémicas. La práctica clínica debe fundamentarse en evidencia disponible, priorizando inclusión en ensayos controlados para indicaciones experimentales. La investigación futura debe enfocarse en protocolos estandarizados, biomarcadores predictivos y endpoints clínicamente relevantes para optimizar resultados terapéuticos y garantizar seguridad a largo plazo.
REFERENCIAS BIBLIOGRÁFICAS
1. Valencia R, Espinosa R, Saadia M, Velasco Neri J, Huerta A. Panorama actual de las células madre de la pulpa de dientes primarios y permanentes. Rev Operat Dent [Internet]. 2013 [citado 20/02/2025];2(2):1-33. Disponible en: https://www.rodyb.com/wp-content/uploads/2013/05/Celulas-Madre-de-la-Pulpa-de-Dientes-Primarios-y-Permanentes3.pdf
2. Mata Miranda MM, Vázquez-Zapién GJ, Sánchez-Monroy V. Generalidades y aplicaciones de las células madre. Rev Latinoam Patol Clin Med Lab [Internet]. 2013 [citado 20/02/2025];60(3):194-9. Disponible en: https://www.medigraphic.com/inper
3. Guadix JA, Zugaza JL, Gálvez-Martín P. Características, aplicaciones y perspectivas de las células madre mesenquimales en terapia celular. Med Clin (Barc) [Internet]. 2017 [citado 20/02/2025];148(9):408-14. DOI: 10.1016/j.medcli.2016.11.033
4. Lluvisaca Capiña AG. Efectividad de tratamiento con células madre aplicado a trastornos de la articulación temporomandibular. Revisión de la literatura [tesis]. Cuenca: Universidad Católica de Cuenca; 2024 [citado 20/02/2025]. Disponible en: https://dspace.ucacue.edu.ec/items/1817755f-8380-4fd7-a4bd-57d839ed26dd
5. Peña Sisto M, García Céspedes ME. Terapia periodontal regenerativa con hemocomponentes en Santiago de Cuba desde lo social y formativo. Rev Hum Med [Internet]. 2021 [citado 20/02/2025];21(3):749-62. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-81202021000300749
6. Bravo Neira AG, Ormaza Barreto AM, Choles Ortega LK, Guaigua López SL. Stem cell treatment in neonates. RECIMUNDO [Internet]. 2023 [citado 20/02/2025];7(1):328-35. Disponible en: https://doi.org/10.26820/recimundo/7.(1).enero.2023.328-335
7. Barreriro Mendoza N, Mendoza Cedeño A. Potencial terapéutico de las células madre bucales [tesis]. Ecuador: Universidad de Especialidades Espíritu Santo; 2023 [citado 21/02/2025]. Disponible en: http://repositorio.sangregorio.edu.ec:8080/handle/123456789/3270
8. Cárdenas Matos MI, Manresa Malpica L, García Peláez SY. Consideraciones actuales sobre la aplicación de las células madre en Estomatología. HolCien [Internet]. 2022 [citado 20/10/2025];3(1):1-17. Disponible en: https://revholcien.sld.cu/index.php/holcien/article/view/97/85
9. Gámez-Huerta VH, Gómez-Contreras OA. Alexis Carrel: un médico innovador. Rev Biomed. 2023;34(3):323-6. DOI: 10.32776/revbiomed.v34i3.1145
10. Hernández Ramírez P. Medicina regenerativa y aplicaciones de las células madre: una nueva revolución en medicina. Rev Cubana Med [Internet]. 2011 [citado 18/02/2025];50(4):338-40. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75232011000400001
11. Conforto Álvarez M. Aplicación y uso de células mesenquimales en medicina regenerativa y terapia celular [tesis]. Cádiz: Universidad de Cádiz; 2024 [citado 18/02/2025]. Disponible en: https://rodin.uca.es/handle/10498/32876
12. Cortés A, Sara S. La medicina regenerativa frente a la medicina convencional. Rev NeuroRum [Internet]. 2022 [citado 18/02/2025];8(4):95-8. Disponible en: https://dialnet.unirioja.es/descarga/articulo/9690574.pdf
13. Zakrzewski W, Dobrzyński M, Szymonowicz M, Rybak Z. Stem cells: past, present, and future. Stem Cell Res Ther. 2019;10(1):68. DOI: 10.1186/s13287-019-1165-5
14. Vegas Reynolds M. Terapia regenerativa en hipoacusia neurosensorial [tesis]. Valladolid: Universidad de Valladolid; 2021 [citado 17/02/2025]. Disponible en: https://uvadoc.uva.es/handle/10324/48143
15. García Garrote M. Mecanismos implicados en la neurogénesis y la supervivencia celular de progenitores neurales en la zona ventricular-subventricular adulta y en implantes dopaminérgicos [tesis]. Santiago de Compostela: Universidad de Santiago de Compostela; 2021 [citado 17/02/2025]. Disponible en: https://dialnet.unirioja.es/servlet/tesis?codigo=303054
16. Montoya Zanora PC, Rodríguez Castañeda F. Enfermedades neurodegenerativas en adultos mayores: retos en el diagnóstico y tratamiento. Rev-E Ibn Sina [Internet]. 2022 [citado 20/10/2025];13(2):1-9. Disponible en: https://revistas.uaz.edu.mx/index.php/ibnsina/article/view/1311
17. Rascón Ramírez FJ. Ensayo Clínico en fase IIa para conocer la factibilidad y seguridad del uso alogénico de células madre expandidas derivadas de la grasa en el tratamiento local del ictus por infarto del territorio de la arteria cerebral media. ESTUDIO CELICTUS [tesis]. Madrid: Universidad Complutense de Madrid; 2024 [citado 18/02/2025]. Disponible en: https://hdl.handle.net/20.500.14352/118659
18. Pastushenko I, Prieto-Torres L, Gilaberte Y, Blanpain C. Células madre de la piel: en la frontera entre el laboratorio y la clínica. Parte I: células madre epidérmicas. Actas Dermosifiliogr. 2015;106(9):725-32. DOI: 10.1016/j.ad.2015.05.008
19. Tamayo Carbón AM, García Gómez R, Cuastumal Figueroa DK, Orozco Jaramillo MA, Quesada Peña S. Cambios cutáneos tras la lipotransferencia por centrifugación asistida con células madre en el rejuvenecimiento facial. Acta Médica [Internet]. 2022 [citado 18/02/2025];23(3):e312. Disponible en: https://revactamedica.sld.cu/index.php/act/article/view/312
20. León V, O'Ryan JA, Noguera A, Solé P. Células madre mesenquimales como tratamiento para la regeneración de patologías articulares degenerativas. Revisión Narrativa. Int J Interdiscip Dent. 2021;14(3):253-6. DOI: 10.4067/S2452-55882021000300253
21. Tornero-Tornero JC, Fernández Rodríguez LE. Plasma rico en plaquetas y células madre mesenquimales intrarticulares en artrosis. Rev Soc Esp Dolor [Internet]. 2021 [citado 20/02/2025];28(Supl 1):80-4. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1134-80462021000100080
22. Ramírez Perdomo YE. Regeneración de Tejidos con Células Madre y Plasma Rico en Plaquetas en Ortopedia [tesis]. Buenos Aires: Universidad Abierta Interamericana; 2023 [citado 20/02/2025].
23. Malnoë D, Lamande T, Jouvance-Le Bail A, Marchand T, Le Corre P. Therapeutic pathways of allogeneic and autologous hematopoietic stem cell transplantation recipients: a hospital pharmacist's perspective. Ars Pharm [Internet]. 2024 [citado 19/02/2025];65(3):240-57. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S2340-98942024000300240
24. Wills Sanín B, Gómez Arteaga A. Historia del tratamiento de las neoplasias hematolinfoides desde la quimioterapia al trasplante y terapia celular. Medicina (Bogotá) [Internet]. 2021 [citado 19/02/2025];43(1):160-75. Disponible en: https://www.revistamedicina.net/index.php/Medicina/article/view/1592
25. Tamayo Carbón AM, Escobar Vega H, Cuastumal Figueroa DK. Alcance de las células madre derivadas de tejido adiposo. Rev Cubana Hematol Inmunol Hemoter [Internet]. 2021 [citado 19/02/2025];37(2):e1237. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-02892021000200004
26. Kyriakidis T, Kotsaris G, Ververidis A, Drosos GI. Stem cells for the treatment of early to moderate osteoarthritis of the knee: a systematic review. Arch Orthop Trauma Surg. 2023;143(9):5761-75. DOI: 10.1007/s00402-023-04878-y
27. Brembilla NC, Knaup S, Klas K, Dussin R, Schäfer DJ, Biedermann T, et al. Adipose-derived stromal cells for chronic wounds: scientific evidence and roadmap toward clinical practice. Stem Cells Transl Med. 2023;12(1):17-25. DOI: 10.1093/stcltm/szac077
28. Wang YK, Zhu WW, Wu MH, Zheng YW, Chen YF, Zheng Z, et al. Cell-therapy for Parkinson's disease: a systematic review and meta-analysis. J Transl Med. 2023;21(1):601. DOI: 10.1186/s12967-023-04484-x
29. Attar A, Bahmanzadeh S, Vahidi E, Fathi M, Mobarhan M, Payandeh M, et al. Effect of once versus twice intracoronary injection of mesenchymal stromal cells after acute myocardial infarction: a randomized clinical trial. Stem Cell Res Ther. 2023;14(1):205. DOI: 10.1186/s13287-023-03495-1
30. Farabi B, Soliman M, Tuffaha SH. The efficacy of stem cells in wound healing: a systematic review. Int J Mol Sci. 2024;25(5):3006. DOI: 10.3390/ijms25053006
31. Napoleon JS, Ahoopai K, Genden EM, Cammarata M, Kurlander PR, Rodriguez ED, et al. Systematic Review of Stem Cells in Plastic, Reconstructive and Aesthetic Surgery. J Reconstr Microsurg. 2025. DOI: 10.1055/s-0045-1812020
32. Shahzad M, Ullah W, Roomi S, Haq KU, Gowda RM, Khan SU, et al. Outcomes of allogeneic hematopoietic stem cell transplantation in patients aged 70 years or older: a systematic review and meta-analysis. Transplant Cell Ther. 2024;30(1):104.e1-13. DOI: 10.1016/j.jtct.2023.10.017
33. Slack JMW. Origin of stem cells in organogenesis. Science. 2008;322(5907):1498-501. DOI: 10.1126/science.1162782
34. Weissman IL, Shizuru JA. The origins of the identification and isolation of hematopoietic stem cells, and their capability to induce donor-specific transplantation tolerance and treat autoimmune diseases. Blood. 2008;112(9):3543-53. DOI: 10.1182/blood-2008-06-162099
35. Pittenger MF, Mackay AM, Beck SC, Jaiswal RK, Douglas R, Mosca JD, et al. Multilineage potential of adult human mesenchymal stem cells. Science. 1999;284(5411):143-7. DOI: 10.1126/science.284.5411.143
36. Caplan AI. Mesenchymal stem cells. J Orthop Res. 1991;9(5):641-50. DOI: 10.1002/jor.1100090504
37. Gronthos S, Mankani M, Brahim J, Robey PG, Shi S. Postnatal human dental pulp stem cells (DPSCs) in vitro and in vivo. Proc Natl Acad Sci USA. 2000;97(25):13625-30. DOI: 10.1073/pnas.240309797
38. Seo BM, Miura M, Gronthos S, Bartold PM, Batouli S, Brahim J, et al. Investigation of multipotent postnatal stem cells from human periodontal ligament. Lancet. 2004;364(9429):149-55. DOI: 10.1016/S0140-6736(04)16627-0
39. Wakitani S, Goto T, Pineda SJ, Young RG, Mansour JM, Caplan AI, et al. Mesenchymal cell-based repair of large, full-thickness defects of articular cartilage. J Bone Joint Surg Am. 1994;76(4):579-92. DOI: 10.2106/00004623-199404000-00013
40. Hernigou P, Beaujean F. Treatment of osteonecrosis with autologous bone marrow grafting. Clin Orthop Relat Res. 2002;(405):14-23. DOI: 10.1097/00003086-200212000-00003
41. Lindvall O, Brundin P, Widner H, Rehncrona S, Gustavii B, Frackowiak R, et al. Grafts of fetal dopamine neurons survive and improve motor function in Parkinson's disease. Science. 1990;247(4942):574-7. DOI: 10.1126/science.2105529
42. Barker RA, Barrett J, Mason SL, Björklund A. Fetal dopaminergic transplantation trials and the future of neural grafting in Parkinson's disease. Lancet Neurol. 2013;12(1):84-91. DOI: 10.1016/S1474-4422(12)70291-8
43. Rheinwald JG, Green H. Serial cultivation of strains of human epidermal keratinocytes: the formation of keratinizing colonies from single cells. Cell. 1975;6(3):331-43. DOI: 10.1016/S0092-8674(75)80001-8
44. Gallico GG 3rd, O'Connor NE, Compton CC, Kehinde O, Green H. Permanent coverage of large burn wounds with autologous cultured human epithelium. N Engl J Med. 1984;311(7):448-51. DOI: 10.1056/NEJM198408163110706
45. Götherström C, Westgren M, Shaw SW, Aström E, Biswas A, Byers PH, et al. Pre- and postnatal transplantation of fetal mesenchymal stem cells in osteogenesis imperfecta: a two-center experience. Stem Cells Transl Med. 2014;3(2):255-64. DOI: 10.5966/sctm.2013-0090
46. Thomas ED, Lochte HL Jr, Lu WC, Ferrebee JW. Intravenous infusion of bone marrow in patients receiving radiation and chemotherapy. N Engl J Med. 1957;257(11):491-6. DOI: 10.1056/NEJM195709122571102
47. Appelbaum FR. Hematopoietic-cell transplantation at 50. N Engl J Med. 2007;357(15):1472-5. DOI: 10.1056/NEJMp078166
48. Menasché P, Hagege AA, Scorsin M, Pouzet B, Desnos M, Duboc D, et al. Myoblast transplantation for heart failure. Lancet. 2001;357(9252):279-80. DOI: 10.1016/S0140-6736(00)04001-8
CONTRIBUCIÓN DE LOS AUTORES
DDB: conceptualización, curación de datos, investigación, metodología, administración del proyecto, recursos, software, supervisión, validación, visualización, redacción del borrador, redacción, revisión y edición del trabajo final.
DBS: conceptualización, curación de datos, investigación, visualización, redacción del borrador, redacción, revisión y edición del trabajo final
MGM: Redacción - Revisión y edición.
LdlCRG: Investigación, Validación, Revisión y edición.
LGB: Investigación, Validación, Revisión y edición
CONFLICTO DE INTERESES
Los autores declaran que no existe conflicto de intereses.
FUENTES DE FINANCIACIÓN
Los autores declaran que no recibieron fuentes de financiación.