PRESENTACIÓN DE CASOS
Síndrome de la uña verde por Pseudomona aeruginosa asociado a uñas acrílicas: presentación de caso
Green nail syndrome due to Pseudomonas aeruginosa associated with acrylic nails: case report
Alvaro Rojas Mora 1*, https://orcid.org/0000-0001-6805-5364
Aylet Pérez López 1, https://orcid.org/0000-0003-4629-9995
Tania Torriente Esquivel 1, https://orcid.org/0000-0001-9943-5300
Graciela Fundora Guerra 1, https://orcid.org/0009-0000-9273-0403
1 Hospital Universitario General Calixto García. La Habana. Cuba
*Autor para correspondencia: alvarorojasmorapiel@gmail.com
Recibido: 05/01/2026
Aceptado: 15/03/2026
Publicado: 18/03/2026
Cómo citar este artículo: Rojas-Mora A, Pérez-López A, Torriente-Esquivel T, Fundora-Guerra G. Síndrome de la uña verde por Pseudomona aeruginosa asociado a uñas acrílicas: presentación de caso. MedEst. [Internet]. 2026 [citado acceso fecha]; 6:e506. Disponible en: https://revmedest.sld.cu/index.php/medest/article/view/506
RESUMEN
Introducción: El síndrome de la uña verde o cloroniquia es una onicopatía infecciosa caracterizada por la decoloración verde de la lámina ungueal, causada predominantemente por Pseudomona aeruginosa. Se asocia de forma clásica a exposición ocupacional a humedad, pero los procedimientos cosméticos ungueales como las uñas acrílicas se han reconocido como un factor de riesgo emergente.
Objetivo: Reportar un caso clínico de cloroniquia extensa secundaria a la colocación de uñas acrílicas, destacando su presentación atípica no inflamatoria, la utilidad de la onicoscopia en el diagnóstico y la eficacia de un manejo terapéutico combinado.
Presentación del caso: Paciente femenina de 26 años, acude por coloración verdosa de la uña del 1er dedo del pie izquierdo, iniciada 15 días tras la colocación de uñas acrílicas. Al examen físico presentaba cloroniquia extensa, con onicólisis latero distal, pero ausencia de paroniquia. La onicoscopia mostró patrón verde difuso con detrito subungueal, el cultivo confirmó Pseudomona aeruginosa sensible a ciprofloxacino. Se instauró tratamiento combinado con medidas higiénicas, fomentos de ácido acético al 1 %, gentamicina tópica y ciprofloxacino oral. Se observó resolución completa de la pigmentación al mes, confirmándose curación clínica definitiva a los 3 meses.
Conclusiones: Este caso destaca que la cloroniquia puede presentarse de forma extensa pero no inflamatoria; los procedimientos cosméticos ungueales son un factor de riesgo relevante y prevenible; la onicoscopia es una herramienta clave para el diagnóstico; en casos con afectación extensa, un abordaje terapéutico combinado (tópico y sistémico) puede asegurar una resolución rápida y duradera.
Palabras clave: Síndrome de la uña verde; Pseudomona aeruginosa.
ABSTRACT
Introduction: Green nail syndrome, or chloronychia, is an infectious onychopathy characterized by green discoloration of the nail plate, predominantly caused by Pseudomonas aeruginosa. It is classically associated with occupational exposure to moisture, but cosmetic nail procedures such as acrylic nails have been recognized as an emerging risk factor.
Objective: To report a clinical case of extensive chloronychia secondary to acrylic nail application, highlighting its atypical non-inflammatory presentation, the usefulness of onychoscopy in diagnosis, and the effectiveness of combined therapeutic management.
Case presentation: A 26-year-old female patient presented with greenish discoloration of the nail of her left first toe, which began 15 days after acrylic nail application. Physical examination revealed extensive chloronychia with distal onycholysis, but no paronychia. Onychoscopy revealed a diffuse green pattern with subungual debris. Culture confirmed ciprofloxacin-sensitive Pseudomonas aeruginosa. A combination of hygiene measures, 1% acetic acid soaks, topical gentamicin, and oral ciprofloxacin was initiated. Complete resolution of the pigmentation was observed within one month, with definitive clinical cure confirmed at three months.
Conclusions: This case highlights that chloronychia can present extensively but not be inflammatory; cosmetic nail procedures are a relevant and preventable risk factor; onychoscopy is a key diagnostic tool; in cases with extensive involvement, a combined therapeutic approach (topical and systemic) can ensure rapid and lasting resolution.
Keywords: Green nail syndrome; Pseudomonas aeruginosa.
INTRODUCCIÓN
La coloración verde de la lámina ungueal es un signo clínico característico de infección, siendo el síndrome de la uña verde, también conocido como cloroniquia o síndrome de Goldman-Fox, su principal manifestación (1). Esta onicopatía infecciosa se caracteriza por la pigmentación verde-azulada de la uña, secundaria a la colonización por Pseudomonas aeruginosa, bacilo gramnegativo oportunista productor de piocianina y pioverdina, pigmentos responsables de la tinción característica (2).
Clásicamente descrita en contextos ocupacionales con exposición crónica a humedad, la cloroniquia ha experimentado un cambio epidemiológico reciente. Los procedimientos cosméticos ungueales particularmente las uñas acrílicas emergen como factor de riesgo prevenible frecuentemente subestimado en la práctica clínica (3,4). La tríada clásica de coloración verde, onicólisis y paroniquia no siempre se presenta de manera completa, existiendo formas atípicas extensas con mínima respuesta inflamatoria que representan un desafío diagnóstico (4).
El diagnóstico se fundamenta en la correlación de hallazgos clínicos, onicoscópicos y microbiológicos. La dermatoscopía permite identificar patrones pigmentarios característicos, mientras que el cultivo confirma la especie bacteriana y su sensibilidad antimicrobiana (2). El tratamiento varía según la extensión de la afectación, desde medidas higiénicas y terapia tópica hasta antibioticoterapia sistémica en casos extensos o recalcitrantes (1,4).
El objetivo del presente trabajo es reportar un caso de cloroniquia extensa secundaria a uñas acrílicas en una paciente joven, destacando presentación atípica, valor diagnóstico de la onicoscopía y eficacia de un manejo combinado.
Este caso ilustra la importancia de indagar sobre hábitos cosméticos en pacientes con síndrome de la uña verde y contribuye a caracterizar las formas clínicas atípicas de esta infección emergente.
Paciente femenina de 26 años, previamente sana, sin antecedentes médicos ni quirúrgicos de relevancia, ni alergias medicamentosas conocidas. Acudió a la consulta externa de dermatología del Hospital Universitario General Calixto García (La Habana, Cuba) por coloración verdosa de la uña del primer dedo del pie izquierdo de 15 días de evolución. El cambio de coloración se inició dos semanas después de la colocación de uñas postizas de acrílico en ambos pies, procedimiento realizado en salón de belleza. La paciente negaba dolor, prurito, secreción, traumatismo previo o exposición ocupacional a humedad crónica.
Examen físico dermatológico:
Aparato ungueal del primer dedo del pie izquierdo: cloroniquia extensa que afectaba aproximadamente el 90 % de la superficie de la lámina ungueal, con pigmentación verde-azulada homogénea. Onicólisis distal y lateral, que comprometía aproximadamente el 40 % de la superficie ungueal. Ausencia de eritema, edema, dolor a la palpación o signos de supuración en la matriz o pliegues periungueales (Figura 1). No se palparon masas ni se observaron alteraciones vasculares periféricas. El resto de las uñas de manos y pies presentaba apariencia normal.
Estudios complementarios
Onicoscopia: Patrón de pigmentación verde difusa y confluente, con tonalidades que variaban de verde claro a verde oscuro, compatible con producción de piocianina por P. aeruginosa. Presencia de detrito subungueal abundante y onicólisis lateral y distal bien delimitada (Figura 2).
Microbiología: Cultivo bacteriológico de material subungueal obtenido de la zona de onicólisis, sembrado en agar sangre y agar MacConkey, reveló crecimiento de Pseudomona aeruginosa sensible a ciprofloxacino, gentamicina y amikacina, con resistencia a ceftazidima. Examen directo con hidróxido de potasio al 10 % y cultivo micológico fueron negativos para hongos.
Diagnóstico: Síndrome de la uña verde (cloroniquia) por Pseudomona aeruginosa.CIE-11: EA10.2 (infección de la uña y de lecho ungueal)
/1C1G.0 (infección por Pseudomonas)
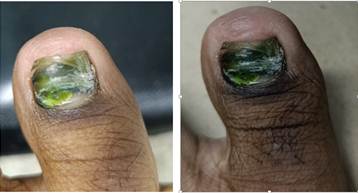
Fig.1 Cloroniquia extensa, que afecta más del 90 % de la superficie ungueal, asociada a onicólisis de predominio distal.
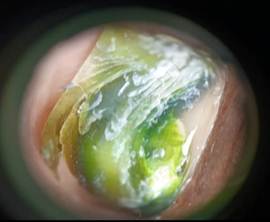
Fig.2 Patrón de pigmentación verde difusa y confluente, con áreas de intensidad variable, de tonos verde claro a oscuro, abundante detrito subungueal y onicólisis lateral y distal.
Tratamiento y evolución
Se implementó manejo terapéutico multimodal:
Medidas generales: Retiro inmediato de la uña acrílica; instrucción de mantener la zona seca, evitar calzado oclusivo y traumatismos mecánicos; corte recto de la uña; cambio diario de calcetines de algodón; y educación sobre no compartir instrumentos de pedicura.
Tratamiento tópico: Fomentos con solución de ácido acético al 1 % (preparación extemporánea: 1 mL de ácido acético glacial en 99 mL de agua destilada), aplicados durante 15 minutos, dos veces al día, seguidos de aplicación de sulfato de gentamicina al 0,1 % en crema (gentamicina 1 mg/g) bajo el borde libre de la uña afectada.
Tratamiento sistémico: Ciprofloxacino 500 mg vía oral cada 12 horas (1g/día) durante 14 días, ajustado a función renal normal.
Seguimiento:
A las tres semanas de tratamiento se observó resolución completa de la pigmentación verde y reducción significativa de la onicólisis (aproximadamente 10 % de superficie).
A los tres meses se confirmó curación clínica definitiva, con restitución total del color y arquitectura normales de la lámina ungueal, sin evidencia de recidiva ni secuelas estéticas o funcionales.
Consentimiento informado: Se obtuvo consentimiento informado escrito del paciente para la publicación de este caso clínico, garantizando la confidencialidad de su identidad mediante la eliminación de datos identificables.
DISCUSIÓN
Este caso ilustra el cambio epidemiológico del síndrome de la uña verde en la última década. Clásicamente, esta entidad se asociaba a profesiones con exposición crónica a la humedad. (1,3) Sin embargo, en nuestra paciente, una joven sin ocupación de riesgo, la infección se desarrolló como complicación de un procedimiento cosmético. La colocación de uñas acrílicas genera un microambiente subungueal ocluido que favorece la humedad local y conlleva a un riesgo de microtraumatismos durante su aplicación desprendimiento (4,6). La asociación temporal directa de 15 días entre el procedimiento y el inicio de síntomas refuerza la hipótesis de casualidad, coincidiendo con el caso reportado por Galeas-Calleja y Raudales-Moncada en México (1) y diferenciándose de otras series que reportan latencias más prolongadas (7). En consecuencia, la anamnesis dirigida a hábitos cosméticos emerge como un elemento esencial en la evaluación de pacientes con síndrome de la uña verde, particularmente en mujeres jóvenes. (4,11)
Un hallazgo particularmente ilustrativo de este caso fue la afectación extensa de la lámina ungueal (más del 90 % de su superficie) en ausencia de paroniquia. Esta presentación clínica se aparta de la tríada clásica descrita en la literatura (3) y sugiere que, en infecciones mantenidas bajo condiciones de oclusión como ocurre bajo uñas artificiales, la respuesta inflamatoria tisular podría estar atenuada. (4) En este sentido Hasbún (4), en una revisión actualizada del síndrome durante la pandemia de COVID-19, ya había señalado esta variabilidad clínica, atribuyéndola a la naturaleza oportunista de P. aeruginosa y a factores locales capaces de modular la expresión de su virulencia. La ausencia de dolor y eritema en la paciente presentada pudo haber contribuido al retraso en la consulta (15 días de evolución), lo que subraya la importancia de educar a las mujeres que emplean uñas artificiales sobre los signos de alarma.
La onicoscopía constituyó una herramienta diagnóstica de primera línea en este caso. El patrón de pigmentación verde difusa y confluente, con variaciones tonales de verde claro a oscuro, resulta altamente sugestivo de producción de piocianina por P. aeruginosa. (2) Maeda y colaboradores (2), en su revisión de uñas verdes, enfatizan que este hallazgo permite diferenciar la cloroniquia de la onicomicosis pigmentada por Aspergillus o Fusarium, donde el patrón suele ser más focal o presentar estrías longitudinales. En el paciente presentado, la onicoscopía orientó el diagnóstico etiológico antes de disponer de los resultados microbiológicos, permitiendo iniciar tratamiento dirigido de manera precoz. Su empleo resulta especialmente relevante en contextos con acceso limitado a cultivos o cuando se requiere confirmación rápida (2,9).
El manejo instaurado combinación de medidas higiénicas, terapia tópica con ácido acético y gentamicina, más ciprofloxacino oral se justificó por la extensión de la afectación. Si bien la literatura sugiere que la terapia tópica es suficiente en la mayoría de los casos, existe el criterio en que la afectación masiva de la lámina ungueal constituye criterio válido para antibioticoterapia sistémica de entrada. (1,4,6) Carhart y Espinosa (6) reportaron resolución con ciprofloxacino oral en un caso similar de extensión significativa, aunque asociado a paroniquia. Nuestro caso aporta evidencia adicional de que la extensión, independientemente de la inflamación periungueal, puede indicar manejo combinado para asegurar resolución rápida y prevenir cronicidad.
La elección de ciprofloxacino se fundamentó en el antibiograma, pero también en su excelente penetración tisular ungueal y su perfil de seguridad en adultos jóvenes. (6,7) El ácido acético al 1 %, por su parte, actúa acidificando el medio subungueal, inhibiendo el crecimiento de P. aeruginosa que prefieren pH alcalino y facilitando la penetración del antibiótico tópico (1,4). La resolución completa a las tres semanas y la curación definitiva a los tres meses, sin recidiva, validan esta estrategia multimodal.
Este caso subraya que los procedimientos cosméticos ungueales representan un factor de riesgo prevenible. La educación de profesionales de la estética sobre técnicas de esterilización, evitación de microtraumatismos y señales de alerta para derivación médica podría reducir la incidencia de esta infección. (1,5) Asimismo, destaca la necesidad de que los dermatólogos incluyan explícitamente el uso de uñas artificiales en la anamnesis de pacientes con onicopatías, independientemente de la presentación clínica.
Como limitación inherente a los reportes de caso, la generalización de estos hallazgos requiere cautela. No se realizaron estudios moleculares para caracterizar la cepa aislada ni se midieron parámetros bioquímicos del medio subungueal que pudieran explicar la ausencia de respuesta inflamatoria. Estudios prospectivos con mayor número de pacientes permitirían establecer criterios más precisos para indicar tratamiento sistémico basado en la extensión, independientemente de la presencia de paroniquia.
Conclusiones
El síndrome de la uña verde puede presentarse con afectación extensa de la lámina ungueal en ausencia de signos inflamatorios periungueales, particularmente cuando la infección se mantiene bajo oclusión por uñas artificiales. Los procedimientos cosméticos ungueales constituyen un factor de riesgo prevenible que debe investigarse activamente en la anamnesis de pacientes con onicodiscromía verdosa, independientemente de la presencia de paroniquia. La onicoscopía permite identificar patrones pigmentarios característicos que orientan el diagnóstico etiológico de manera precoz, complementando el estándar de oro microbiológico. En casos de afectación masiva, el tratamiento combinado tópico y sistémico asegura resolución rápida y duradera, constituyendo una estrategia efectiva frente a formas clínicas atípicas.
REFERENCIAS BIBLIOGRÁFICAS
1. Galeas-Calleja NI, Raudales-Moncada JC. Síndrome de uña verde secundario a colocación de uñas acrílicas: reporte de caso. Rev Mex Med Fam [Internet]. 2025 Mar;12(1):30-4. DOI: 10.24875/rmf.24000196
2.Sierra-Maeda KY, López-Segundo S, Vega DC, Juárez-Durán ER, Arenas R. Síndrome de las uñas verdes: una revisión. Dermatol CMQ [Internet]. 2022;20(1):78-85. [citado 04/01/2026]. Disponible en: https://dermatologia.sld.cu/index.php/dermatologia/article/view/112
3.Schwartz RA, Reynoso-Vásquez N, Kapila R. Cloroniquia: el síndrome de Goldman-Fox: implicaciones para pacientes y profesionales sanitarios. Indian J Dermatol. 2020 Jan-Feb;65(1):1-4. DOI: 10.4103/ijd.IJD_277_19
4.Hasbún ZC, Cruz CR. Síndrome de la uña verde: revisión actualizada en una patología emergente en la era de COVID-19. Bol Micol. 2021;36(2):5-11. DOI: 10.22370/bolmicol.2021.36.2.3043
5.Mahajan M, Mahajan BB. Decoloración verdosa causada por extensiones de uñas de gel que simula una infección por Pseudomonas aeruginosa: ¿Vale la pena arriesgarse por la belleza?: informe de un caso. CosmoDerma. 2024;4:121. DOI: 10.25259/CSDM_135_2024
6.Carhart P, Espinosa J, Lucerna A. A case of green nail syndrome diagnosed in the emergency department. Cureus. 2024 Mar 27;16(3):e57032. DOI: 10.7759/cureus.57032
7.Geizhals S, Lipner SR. Retrospective case series on risk factors, diagnosis and treatment of Pseudomonas aeruginosa nail infections. Am J Clin Dermatol. 2020 Apr;21(2):297-302. DOI: 10.1007/s40257-019-00476-0
8.Nakamura T, Yamauchi M, Sonoda S, Aharen D, Ikemura M, Kohagura K, et al. Green nails, red alert: an unusual exit site infection presentation. Perit Dial Int. 2024 Sep;44(5):397-8. DOI: 10.1177/08968608241234529
9.Lee H, Mun JH, Cho S, Park H. Clinical analysis of Pseudomonas aeruginosa-positive and -negative green nail syndrome cases: a single center retrospective analysis. J Dermatol. 2021 Jul;48(7):1073-6. DOI: 10.1111/1346-8138.15832
10.Hur K, Cho S. Chloronychia caused by Pseudomonas oryzihabitans infection. JAAD Case Rep. 2020 Sep;6(9):918-20. DOI: 10.1016/j.jdcr.2020.07.040
11.Dominique WT, Obasi E, Sidhu S. Chloronychia: green nail syndrome caused by Pseudomonas aeruginosa in a younger patient. Cureus. 2025 May 3;17(5):e83382. DOI: 10.7759/cureus.83382
12.Heymann WR. Appending the appendages: new perspectives on Netherton syndrome and green nail syndrome. J Am Acad Dermatol. 2020;83:735-6. DOI: 10.1016/j.jaad.2020.06.087
13.Spernovasilis N, Psichogiou M, Poulakou G. Skin manifestations of Pseudomonas aeruginosa infections. Curr Opin Infect Dis. 2021;34:72-9. DOI: 10.1097/QCO.0000000000000717
14.Perz C, Swink SM, Khurana M. Green nail syndrome in a teenager. J Osteopath Med. 2024;124(3):137-8. DOI: 10.1515/jom-2023-0187
15.Ohn J, Yu DA, Park H, Cho S, Mun JH. Green nail syndrome: analysis of its association with onychomycosis. J Am Acad Dermatol. 2020;83(3):940-2. DOI: 10.1016/j.jaad.2020.01.040
CONTRIBUCIÓN DE AUTORÍA
ARM: Conceptualización, investigación, curación de datos, metodología, visualización, redacción del borrador original, así como revisión y edición del manuscrito final.
ALP: Conceptualización, investigación y supervisión.
TRE: Conceptualización, investigación y supervisión.
GFG: Conceptualización, investigación y supervisión.
CONFLICTO DE INTERESES
Los autores declaran no tener conflicto de intereses.
FUENTES DE FINANCIACIÓN
Los autores no recibieron financiación para el desarrollo del artículo.
USO DE INTELIGENCIA ARTIFICIAL
Los autores declaran que no se utilizó inteligencia artificial en la redacción de este manuscrito.